Mikä on infuusion määritys
Hyvät kollegat, tässä artikkelissa haluan kuvata infuusioterapian (IT) toteuttamisen perusperiaatteita ...
Hyvät kollegat, tässä artikkelissa haluan kuvata infuusioterapian (IT) suorittamisen perusperiaatteita ensihoitolaisessa vaiheessa anestesiologi-resusulaattorin näkökulmasta.
Tarkastelemme tiivistetyssä muodossa infuusioterapian fysiologista perustaa, joka on yleisin SMP: n, infuusiovälineen, tietotekniikan indikaattoreiden käytännössä tietyissä erikoistapauksissa. Pyydän anteeksi joidenkin järjestelmien ja kaavojen mahdollisesta runsaudesta (yritin vähentää niitä mahdollisimman paljon), mutta syvässä vakaumuksessani IT: n perusteiden ymmärtäminen takaa sen asianmukaisen toteutuksen.
Infuusiohoito on siis parenteraalinen nestehoito, jonka päätarkoituksena on palauttaa ja ylläpitää nesteen tilavuutta ja laatua kehon kaikilla vesialueilla.
Aloitetaan veden aineenvaihdunnan fysiologialla. On ymmärrettävä selvästi, että kaikki ihmiskehon vesi on keskittynyt useisiin sektoreihin, joiden vaihtoa säätelevät osmoosilakit. Alla on yksinkertaistettu kaavio.
Ihmisen koko veden määrä vähenee iän myötä (vastasyntyneessä se on 80% MT: stä). Solunsisäinen neste on pääosa protoplasmasta. Ekstrasellulaarinen neste sisältää intravaskulaarisen sektorin (joka on meille tärkein IT-alalla) ja interstitiaalinen sektori. Solunulkoinen sektori on myös eristetty (neste ruoansulatuskanavan sisällä, nivelontelot, keuhkopussinontelot jne.), Mutta en tarkoituksellisesti sisällyttänyt sitä järjestelmään jälkimmäisen yksinkertaistamiseksi. Päivittäinen veden tarve aikuisessa on keskimäärin 2–3 litraa (elimistön lisääntyneen kulutuksen puuttuessa - esimerkiksi fyysinen työ). Neste erittyy tavallisesti munuaisten kautta (3/5 kaikista erittyneistä nesteistä), ruoansulatuskanavan kautta (1/5) ja ihon läpi (myös 1/5). Munuaisten erittämän virtsan määrä riippuu pääasiassa solunulkoisen nesteen tilavuudesta, minkä vuoksi elvytyksen diureesi pidetään perinteisesti perifeerisen perfuusion merkkinä.
Meille on myös erittäin tärkeää, että se on sellainen kuin verenkierrosluku (BCC)joka on:
miehille 70 ml / kg;
naisille - 60 ml / kg.
Verta alusten läpi (tavallisesti haarautumispisteiden ulkopuolella) virtaa laminaarisessa virtauksessa, mikä tarkoittaa, että siihen sovelletaan kaikkia sen lakeja. Erityisesti Poiseuillen laki on meille erittäin tärkeä:
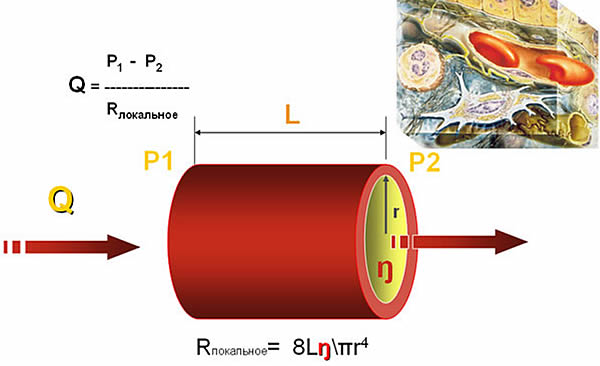
Q - virta
Kaavasta seuraa, että nesteen viskositeetti, putken poikkileikkauksen säde ja sen pituus ovat virtauksen kannalta tärkeimmät. Huomaa, että paine on vain yksi virtauskaavan muuttujista. Tämä viittaa siihen, että pelkän paineen (BP, CVP, DZLK ....) käyttö perfuusiota kuvaavana indikaattorina on perusteellisesti väärä.
Meille on olennaisen tärkeää myös virtauksen riippuvuus putken halkaisijasta ja pituudesta. Huomaa, että pienentämällä putken halkaisijaa 2 kertaa, virtausnopeus pienenee 16 kertaa! Putken pituuden lisääminen vaikuttaa myös sen läpi kulkevaan virtausnopeuteen.
Viskositeetti lisää myös merkittävästi virtausnopeutta. Veren osalta sen viskositeettia yksinkertaistava pääindikaattori on hematokriitti. Tässä suhteessa on syytä muistaa, että optimaalinen hematokriitti tässä suhteessa on 0,30. Myös liuosten viskositeetti on otettava huomioon, kun valitaan kiteiden ja kolloidien välillä - jälkimmäisillä on suurempi viskositeetti ja siten hitaammin ylivuoto, kaikki muut olosuhteet ovat yhtä suuret.
Tähän mennessä tärkeimmät menetelmät infuusioväliaineen antamiseksi verenkiertoon ovat laskimonsisäisiä ja sisäisiä. Liuosten transfuusio valtimoon, puhumattakaan niiden ihonalaisesta antamisesta, on vain historiallista merkitystä. Eri valmistajat tuottavat erilaisia järjestelmiä infuusiota, perifeerisiä ja keskisyövän katetreja varten, neuloja silmänsisäisiä infuusioita varten. Harkitse tärkeimmät käytännön näkökohdat.
IV-infuusioiden järjestelmät . On yksi sääntö - mitä pidempi järjestelmä, sitä pienempi virtaus sen läpi. Säiliötä on mahdollista nostaa rungon tason yläpuolella olevalla liuoksella, mikä lisää paineita ja siten virtausta, mutta tämän manööverin mahdollisuus NSR-koneessa on rajoitettu, se on ymmärrettävä.
Säiliöt infuusioväliaineille. Täällä palataan kotimaisen terveydenhuollon yhteen kipeään aiheeseen - jatkamme liuosten laajaa käyttöä lasisäiliöissä, jotka eivät ainoastaan lisää astian painoa ja lisäävät sen vaurioitumisriskiä, vaan myös lisäävät todennäköisyyttä, että eri reaktiot liittyvät potilaaseen verenkiertoon. . lipidi A, jotka ovat usein kontaminoituneita niiden valmistuksen aikana. Muovipusseissa olevat ratkaisut ovat kevyitä, liikkuvia ja erittäin käteviä käyttää SMP: n käytännössä. Massiivisella tietotekniikalla on mahdollista kaataa tällaisista pusseista sijoittamalla ne potilaan rungon alle (tietysti samalla täyttäen järjestelmän tiputuksen ilmanerotuksen välttämiseksi).
katetrit . Perifeeriset katetrit ovat saatavilla eri halkaisijoina. Sinun tulisi olla selvä infuusion suunnitellusta nopeudesta ja tilavuudesta, ja tämän mukaisesti valitse katetrin halkaisija. Muista, että infuusionopeus määräytyy laskimonsisäisen infuusion järjestelmän kapeimman osan halkaisijan mukaan; Yleensä tämä osa on katetri. Laskimon läpimitta ja sen anatominen liittyminen (perifeerinen tai keskus) eivät vaikuta infuusionopeuteen, jos suonensisäisyys on normaali. Lisäksi infuusionopeus (saman halkaisijaltaan katetreilla) on keskimmäisen laskimokatetrin kautta perifeeriseen verran verrattuna pitempi. Kaikki edellä esitetyt viittaavat siihen, että keskisen laskimon katetrointi "infuusionopeuden lisäämiseksi", jossa on mahdollista asentaa halkaisijaltaan suuri kehäkatetri, näyttää täysin perusteettomalta invasiiviselta manipulaatiolta, joka voi johtaa moniin hengenvaarallisiin komplikaatioihin DGE: n olosuhteissa.
Kehäkatetrin värimerkintä heijastaa sen halkaisijaa:
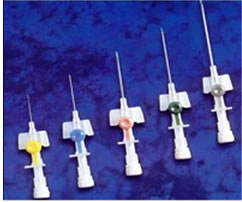
Virtausnopeus eri läpimittaisten katetrien läpi, ml / min:
Keskisuuntaisilla katetreilla on yleensä samanlainen rakenne; niiden halkaisija on huomattavasti pienempi. Niitä voidaan valmistaa sekä itsestään että erilaisista sarjoista keskisuurien katetroimiseksi. Viimeisin vaihtoehto on kätevin.
Intraosseous infuusio neulat . Intraosseous-käyttö on viime aikoina tullut yhä suositummaksi, ja siitä tulee DHE: n potilaiden valintamenetelmä, jolla on ulottumattomat perifeeriset laskimot. Tätä aihetta käsiteltiin verkkosivuillamme. Huolimatta siitä, että sisäinen sisäänpääsy on täysin mahdollista tehdä tavallinen neula, jossa on mandriiniä (esimerkiksi paksu selkäydinneula), on silti helpompaa käyttää erityisiä laitteita tähän tarkoitukseen.

Infuusionopeus intraosseous accessiin riippuu myös käytetyn neulan halkaisijasta.
Verisuonten käyttömahdollisuuksia DHE: n olosuhteissa tulisi lähestyä hyvin huolellisesti. Normaalin perifeerisen laskimoverkon läsnä ollessa tulisi rajoittaa reuna- katetrien (yksi tai useampi) asentaminen. Kehittyneen ihonalaisen verisuoniverkoston puuttuminen, kun pääsy perifeerisiin suoniin on joko kokonaan poissa tai riittämätön riittävän määrän tarvittavan halkaisijan omaavien katetrien asentamiseksi, absoluuttiset indikaattorit tietotekniikkaan, edellyttävät sisäistä laskimotukea. Merkittävien komplikaatioiden määrän vuoksi on kuitenkin vältettävä keskeisten suonien katetrointia sairaaloissa. Älä unohda ulkoista jugulaarista laskua!
IT-valmisteita kutsutaan infuusiovälineiksi. Emme hälventäisi kaikkia infuusiovälineiden perinteistä jakautumista kiteisiin ja kolloideihin, pidä infuusioväliainetta tämän periaatteen mukaisesti, mutta erikseen eritellään myös veriryhmien ryhmä erityisellä toimenpiteellä. Ymmärrämme, että autogeenisiä kolloideja ei käytetä SMP: n käytännössä, harkitsemme vain synteettisiä huumeita. Kun keskustelemme tietyistä lääkkeistä, keskustelemme sellaisesta asiasta kuin voleminen vaikutus - lääkkeen kyky houkutella vettä verenkiertoon interstitiumista sen korkeamman osmolaarisuuden takia, mikä lisää intravaskulaarista tilavuutta.
Kristalloidi. Tämä infuusioväliaineiden ryhmä sisältää elektrolyytti- ja sokeriliuoksia. Turvallisimmat lääkkeet mahdollisten reaktioiden kehittymisen aikana verensiirron aikana ja pitkäaikaisvaikutukset. Osmolaarisuus ja niiden koostumus ovat lähellä näitä plasman ja solunulkoisen nesteen indikaattoreita, joten kristalloidiliuoksilla ei ole volemista vaikutusta. Jonkin verran verisuonten sisääntulon jälkeen kristalloidit jakautuvat tasaisesti suoliston ja suonensisäisen sektorin välillä, kun taas suonensisäisessä sektorissa noin neljäsosa injektoidusta tilavuudesta säilyy (katso yllä oleva kaavio). Tämä on otettava huomioon laskettaessa infuusion määrää ja nopeutta. Tätä sääntöä ei sovelleta glukoosiratkaisuihin, mutta tarkastelemme tätä kysymystä myöhemmin.
isotoninen
(0,85-0,9%) natriumkloridiliuos (suolaliuos) oli ensimmäinen liuos, jota käytettiin verenmenetyksen ja nestehukkauksen hoitoon.
1 l liuosta sisältää: Na + - 154 mmol, C1 - 154 mmol. Kokonaisosmolaarisuus on 308 mosm / l, mikä on hieman korkeampi kuin plasman osmolaarisuus. pH 5,5-7,0. Sitä käytetään pääasiassa monipuolisimman geneesin hypovolemisiin tiloihin natriumin ja kloorin luovuttajana solunulkoisen nesteen häviämisessä. Se on lähtöratkaisu useimmille tietotekniikkaa vaativille olosuhteille. Liuos yhdistetään hyvin kaikkiin veren korvikkeisiin. Isotonista ratkaisua ei voida käyttää yleismaailmallisena ratkaisuna sairaalassa, koska siinä on vähän vapaata vettä, kaliumia ei ole; liuoksella on happoreaktio ja se lisää hypokalemiaa, mutta tämä sääntö voidaan jättää huomiotta sairaalahoidossa. Vasta-aiheet hypernatremian ja hyperkloemian epäillään.
Ringerin ratkaisu
- isotoninen elektrolyyttiliuos, josta 1 l sisältää: Na + - 140 mmol, K + - 4 mmol, Ca2 + - 6 mmol, Cl - 150 mmol. Osmolariteetti 300 mosm / l. Tätä ratkaisua käytetään veren korvaajana viime vuosisadan lopusta. Ringerin ratkaisua ja sen muunnoksia käytetään laajalti esillä olevassa vaiheessa. Tämä on fysiologinen korvaava liuos, jolla on hieman voimakkaita happamia ominaisuuksia.
Käytetään eri alkuperää olevissa hypovolemioissa korvaamaan solunulkoisen nesteen, veri mukaan lukien, menetys. Vasta-aiheet massiivisille palovammoille (kalium!), Epäillylle hyperkloremialle ja hypernatremialle.
Polyioniset liuokset (ionosteriili, plasmidiitti jne. \\ T.) niiden elektrolyyttikoostumus on samanlainen kuin veriplasman. Optimaalinen korvaamaan solunulkoisen nesteen puute (sokki, hypovolemia).
Korjaavat liuokset (disoli, chlosoli, acesol, sooda jne.) nimetty vasta sen jälkeen, kun on analysoitu plasman ionikoostumus, ja siksi happo-emäs-tilaa ei pitäisi käyttää esihoitovaiheessa.
Glukoosiliuokset aiemmin käytetty BCC: n täyttämiseen eri alkuperää olevalla hypovolemialla. Niiden käyttö tähän tarkoitukseen viime vuosina on kuitenkin kokonaan hylätty, koska glukoosi, joka kulkee läpi kaikki aineenvaihdunnan syklit, lyhyen ajan kuluttua antamisesta muuttuu vapaaksi vedeksi, joka menee solunsisäiseen sektoriin. Tällä hetkellä ainoa indikaatio glukoosiliuosten määräämiseksi DHE: lle on todistettu hypoglykemia.
Kolloideja. Otamme ilmeisistä syistä huomioon vain synteettiset kolloidit. Kolloidiset liuokset sisältävät koostumuksessaan suurimolekyylisiä aineita, joilla on suuri onkoottinen paine, jolloin ne voivat houkutella nestettä interstitiumista verenkiertoon (voleminen vaikutus). Mielestäni tämän ryhmän lääkkeiden käyttö on eniten perusteltua toisen ja kolmannen vaiheen hypovolemiseen (traumaattinen, hemorraginen) sokkiin, kun vaadittua tilavuutta on mahdotonta kompensoida pelkästään kristalloidien kanssa niiden riittämättömän määrän vuoksi (toisin kuin sairaalassa, jossa potilas voi helposti kaataa tunnin kuluessa 3-4 litraa kiteitä, eivät kaikki SMP-prikaatit voi ylpeillä tällaisten ratkaisujen olemassaolon). Päinvastoin, joidenkin kolloidien käyttö sokin ensimmäisessä vaiheessa (kun interstitiaalisen tilan dehydraatio on patofysiologisesti todettu) on epäkäytännöllinen, koska ne lisäävät nesteen siirtymistä interstitiumista verisuonikerrokseen. Tämän vaiheen hoidossa kompensoidaan interstitiaalinen tilavuus, joten kiteiden käyttö on kaikkein perustellumpi.
Dekstraanit.
Ensimmäiset kolloidit, niiden analogit alkoivat käyttää ensimmäisen maailmansodan aikana. Ne ovat aineita, jotka koostuvat glukoosipolymeereistä, joiden keskimääräinen molekyylipaino on 40 000 (reopolyglukiini) ja 70 000 (polyglukiini) D. Polygluciinin voleminen vaikutus kestää 5-7 tuntia, reopolyglukiini - 1-2 tuntia. Alhaisen molekyylipainon tuhoutumisella (reopolyglukiinilla) on voimakas hajoamisteho. Kaikki dekstraanit ovat hyvin yleisiä CIS: ssä niiden alhaisen hinnan vuoksi, ja niitä käytetään edelleen laajalti inertia. Niillä on useita haittoja, jotka ensinnäkin sisältävät negatiivisen vaikutuksen hemokoagulointijärjestelmään (ne provosoivat ja vahvistavat fibrinolyysiä, inaktivoivat kuudennen tekijän). Sinun ei pitäisi myöskään unohtaa näiden lääkkeiden kielteisiä vaikutuksia munuaisten parenkyymiin ("dekstraanipoltto"). Dekstraanit metaboloituvat elimistössä erittäin hitaasti ja kertyvät retikulo-histiosyyttiseen järjestelmään. Allergiset reaktiot (mukaan lukien kuolemaan johtavat) esiintyvät melko usein dekstraanien transfuusion aikana, ja tutkijoiden on arvioitava kuolemaan johtavan allergisen reaktion riski dekstraaneille, kuten myös riski kuolla akuutista apenditsoosista.
merkinnöistä:intravaskulaarisen tilavuuden puute (akuutti hypovolemia). Rheopoliglyukiinia käytetään myös eri alkuperää olevien mikrokierron häiriöiden hoitoon.
Dekstraanivalmisteiden suurin vuorokausiannos on 1000 ml.
valmisteet:polyglukiini, reopolyglukiini, makrodex, reomacrodex ja muut.
Gelatiini ja sen analogit.
Löydetty ja niitä käytetään laajalti. Ne sisältävät peptidejä, joilla on erilaiset molekyylipainot. Viskositeettivaikutus on pienempi kuin dekstraanien vaikutus ja kestää vain muutaman tunnin. Aiemmin ajateltiin, että gelatiinivalmisteet eivät vaikuttaneet hyytymisjärjestelmään, mutta kävi ilmi, että tämä ei ollut kaukana asiasta. Gelatiini lisää verenvuotoa, pahentaa hyytymien muodostumista ja verihiutaleiden aggregaatiota. Mielenkiintoinen tilanne syntyi myös uhkana levittää, hyytelövalmisteiden kautta, tarttuvan spongiformisen enkefalopatian (lehmän raivotauti) aiheuttavaa ainetta, jota tavanomaiset sterilointiohjelmat eivät tuhoa.
Lääkkeiden dekstraanin ja gelatiinin yhdistetty käyttö johtaa verenvuotojen kehittymiseen, koska niiden negatiivinen vaikutus hyytymisjärjestelmään paranee keskenään.
merkinnöistä: akuutti hypovolemia.
Ei ole toivottavaa käyttää gelatiinivalmisteita raskauden myöhäisissä vaiheissa - kun niitä käytetään, endoteelisairaudet, sen läpäisevyyden lisääntyminen, histamiinin vapautumisen lisääntyminen kaikkien seurausten perusteella.
valmisteet:gelatiini, gemozhel, IFJ.
Hydroksietyylitärkkelyksen (HES) valmisteet.
Suhteellisen uusi ryhmä kolloidisia veren korvikkeita, jotka on johdettu amylopektiinitärkkelyksestä (luonnollinen polysakkaridi). HES-molekyyli koostuu polymeroiduista glukoosijäännöksistä. HES-valmisteilla on voimakas voltaattinen vaikutus, jonka kesto riippuu valmisteen molekyylipainosta ja substituutioasteesta. HEC: t eivät ole myrkyllisiä, niillä ei ole voimakasta negatiivista vaikutusta veren hyytymiseen (vaikka niiden annos hypokoagulaation aikana olisi vähennettävä) ja harvoin aiheuttaa vakavia allergisia reaktioita.
merkinnöistä:akuutti hypovolemia.
HES-valmisteita ovat mm: Refortan, Stabizol, HAES-steril, Volekam jne.
Veren korvikkeet, joilla on erityinen vaikutus. Täällä aion koskea tiettyjä lääkkeitä, jotka jotenkin löytivät DHE: lle.
Osmodiuretiki.
DHE: lle osoitettu pääasiallinen indikaatio on aivojen turvotus. Tavallisesti käytetään mannitolia, joka on mannitoli-heksatomisen alkoholin hyperosmolaarinen liuos, joka stimuloi diureesiä. Elimistössä se ei metaboloidu ja erittyy munuaisten kautta.
aiheinendekompensoitu munuaisten vajaatoiminta, akuutti sydämen vajaatoiminta, sokki.
Yksi annos 20% liuosta - 200 - 400 ml. Anna 30-60 minuuttia.
Kolloidit, joilla on vieroitusvaikutus. Vanhentunut lääkeryhmä, joka perustuu polyvinyylipyrrolidoniin ja polyvinyylialkoholiin. Tyypillisiä edustajia: gemodez, neogemodez, polidez. Ne antavat paljon sivuvaikutuksia, alkaen raskaista pyrogeenisistä reaktioista ja päättyen parenkymaalisten elimien tappioon. Tällä hetkellä niiden käyttöä ei suositella voimakkaasti.
kaikkien näiden hoitotoimenpiteiden mukaisesti.
9. Kun potilas otetaan sairaalaan, anna potilaan vastaanottavalle lääkärille tietoa siitä, kuinka paljon, mitä ja millä nopeudella potilas siirrettiin. Heijastakaa kaikki tiedot puhelukartassa ja siihen liittyvässä arkissa.
Hypovoleminen (hemorraginen, traumaattinen) sokki.
Infuusiohoito on pääasiallinen hoito hypovolemiseen sokkiin. Kaikki muut aktiviteetit (immobilisointi, anestesia, spesifinen hoito) ovat toissijaisia, ja ne toteutetaan vain riittävän infuusion taustalla. Yleinen virhe on määrätä särkylääkkeitä ilman hemodynaamista infuusiota, mikä johtaa usein katastrofaaliseen romahdukseen.
Suuntautumiseksi tilavuus- ja infuusionopeudessa hypovolemisella shokilla olen eniten vaikuttunut American College of Surgeonsin järjestelmästä, jossa IT: n määrän laskeminen tehdään BCC-alijäämän perusteella. Tämän järjestelmän mukaisesti erotetaan neljä hypovolemiatyyppiä:
Veren menetys, joka on alle 10% BCC: stä (alle 500 ml), ei vaadi hoitoa, on oireeton.
Klinikalla.1. luokka - klinikka voi olla poissa tai ortostaattinen takykardia. Interstitsiaalialalla on pulaa nesteestä.
Taso 2 - ortostaattinen hypotensio, ahdistus, lievä hidastuminen.
3. luokka - valtimon hypotensio vaakasuorassa asennossa, oliguria, upea.
Taso 4 - vakava hypotensio, anuria, stupori ja kooma.
Muista aina, että lisäksi äänenvoimakkuutta veren menetys nopeus mennessä. Fulminanttinen 50% BCC: n veren menetys voi johtaa potilaan välittömään kuolemaan johtuen "tyhjän sydämen" oireyhtymän kehittymisestä. Samalla potilaat sietävät usein riittävän suurta verenmenetystä, joka leviää ajan myötä.
BCC-puute lasketaan karkeasti edellä olevasta taulukosta.
Tilavuus täytetään kiteisillä ja kolloidivalmisteilla. Kun kompensoidaan BCC-puutetta kiteisillä valmisteilla, niiden tilavuuden tulisi olla 3–4 kertaa suurempi kuin arvioitu BCC-alijäämä. Kun käytetään kolloideja, niiden tilavuuden tulisi olla kaksi kolmasosaa tai koko BCC-alijäämä. Käytännössä käytetään kolloidien ja kristalloidien yhdistettyä käyttöä suhteessa 1: 1, 1: 2, 1: 3.
Taulukossa on esitetty arvioitu kompensointijärjestelmä riippuen hypovolemian luokasta ja BCC-puutteesta.
Huomautus taulukkoon. On selvää, että ei ole tarpeen puhua luokkien 3 ja 4 veren häviämisen täydellisestä elpymisestä DHE: ssä ilman verituotteita, mutta NSR: n henkilöstön tehtävänä on vakauttaa potilas mahdollisimman hyvin käytettävissä olevilla ratkaisuilla.
Pieni tilavuusinfuusio
Viime vuosina se on yleistynyt hätäpalvelujen työntekijöiden keskuudessa. Ja tämä on ymmärrettävää, sillä juuri korvausten määrä ja nopeus ovat aina olleet ongelmallisia esihygienia-ajan työntekijöille. Pienen tilavuuden omaava infuusiohoito on hypertonisen natriumkloridiliuoksen käyttö, joka kasvattamalla plasman osmolaarisuutta dramaattisesti houkuttelee vettä verenkiertoon, mikä auttaa saamaan aikaan aikaa. Hypertonisen natriumkloridiliuoksen käyttö hypovolemisessa sokissa sekä kokeessa että klinikalla osoitti epäilemättömät edut.
Samanaikaisesti käytetään heterogeenisiä kolloidisia liuoksia (10% dekstraani-60-70 tai hydroksietyylitärkkelystä), jotka lisäävät plasman onkootista painetta ja siten niillä on hemodynaaminen vaikutus. Natriumkloridin ja kolloidien hypertonisen liuoksen samanaikainen käyttö ilmenee yhdistettynä vaikutuksena, joka liittyy plasman osmolaarisuuden ja onkootisen paineen kasvuun. Kolloidien käyttö tässä yhdistelmässä on säilyttää talteenotettu intravaskulaarinen tilavuus pitkään.
Tärkeimmät vaikutukset, joita havaittiin hypertonisen natriumkloridin tuomisessa alhaalla:
nopeasti lisää adi-sydäntehoa;
lisää tehokasta kudosperfuusiota;
vähentää viivästyneen monen elimen vajaatoiminnan riskiä.
Samalla ei pidä unohtaa suolaliuosten käytön vaaroja. Niiden käytön mahdolliset vaarat ovat hyperosmolaarisen tilan kehittyminen, negatiivinen inotrooppinen vaikutus (nopean infuusion takia), veren häviämisen lisääntyminen ratkaisemattoman verenvuodon tapauksessa.
Tämän menetelmän pääasiallinen ero on "pienen tilavuuden periaate", ts. nesteen kompensoinnin kokonaismäärän veren menetystä varten pitäisi olla monta kertaa vähemmän kuin käytettäessä isotonisia kiteisiä liuoksia.
Menetelmä pienen tilavuuden infuusiona:
Injektoidun hypertonisen natriumkloridiliuoksen kokonaismäärän tulisi olla 4 ml / kg ruumiinpainoa, ts. 100 - 400 ml;
liuos lisätään fraktionaalisesti 50 ml: n boluksella lyhyin väliajoin (10-20 minuuttia);
suolaliuoksen lisääminen yhdistetään 10% dekstraan-60-70-liuokseen tai HES-valmisteisiin;
ratkaisujen käyttöönotto lopetetaan verenpaineen normalisoinnin, vakaan hemodynamiikan ja muiden shokin puuttumisen merkkien kanssa.
Infuusioterapian tehokkuuden kriteerit hypovolemisessa sokissa:
Jos potilaalla, jolla on hypovoleminen sokki, on sydänlihaksen vajaatoiminta (merkkejä voi olla hengitysvaikeus, kosteat rungot keuhkojen alemmissa osissa massiivisen infuusion taustalla), se edellyttää inotrooppisen tuen (dopamiinin) lisäämistä. Haluaisin erityisesti korostaa, että inotrooppisten ja vazaktivny-lääkkeiden käyttöönotto tapahtuu vasta BCC: n ainakin osittaisen korvaamisen jälkeen.
Dehydratointi eri alkuperää. Useimmiten on käsiteltävä isotonista dehydraatiota (veden ja suolojen häviäminen yhtä suurina määrinä) suoliston infektioiden, välitöntä oksentelua, ripulia ja kuumetta vastaan. Yleensä ne eivät vaadi nopeaa suuria infuusioita. Nesteen puutteen kompensoimiseksi kiteisiä liuoksia käytetään tavallisesti aloitusannoksessa, joka on 10 ml / kg potilaan ruumiinpainosta. Kolloidisia valmisteita yhdessä kiteiden kanssa käytetään vain ilmeisillä dehydraatiokoirilla (merkittävä hypotensio, takykardia, tajunnan heikkeneminen).
Anafylaktinen sokki vaatii nopeaa kristalloidilääkkeiden infuusiota yhdessä adrenaliinin käytön kanssa. Yleensä 2500 - 4000 ml natriumkloridin isotonista liuosta kaadetaan suihkulla. Yhdessä kapillaarivuodon lopettamisen kanssa, joka aiheuttaa adrenaliinia, infuusiohoito auttaa täyttämään verisuonipohjaa ja vakauttamaan hemodynamiikkaa.
Burns. Vakaviin yleisiin palovammoihin liittyy vakava hypovolemia, joka liittyy nesteen vuotoon astioista interstitiumiin yleisen kapillaariperäisen läpäisevyyden lisääntymisen, palamispinnan veden haihtumisen vuoksi, nesteen jakautumisen vahingoittuneelle alueelle. Riittämätön tietotekniikka on yksi yleisimmistä kuolleisuuden syistä polttopotilailla. Infuusion tulisi alkaa sairaalahoidossa ja jatka sairaalassa. Ensimmäisenä päivänä infuusiota varten käytetään vain kiteisiä liuoksia, koska lisääntyneen kapillaarivuodon vuoksi kolloidien käyttö johtaa niiden pääsemiseen interstitiumiin myöhemmän merkittävän turvotuksen kehittymisen myötä. Varovaisuutta on noudatettava, kun otetaan käyttöön kaliumia sisältäviä polyionisia kiteisiä liuoksia - sen pitoisuus poltettujen potilaiden plasmassa kasvaa, varsinkin jos ei ole riittävästi diureesia, joka voi nopeasti johtaa hyperkalemiaan. Palovammojen infuusion määrän laskemiseksi Parkland-kaava on nyt yleisesti hyväksytty:
V-infuusio = 4 x MT x% polttaa
jossa MT on potilaan paino.
Äänenvoimakkuus lasketaan ensimmäisenä päivänä, ja puolet siitä tulee kaataa ensimmäisten kuuden tunnin aikana. Tämän mukaisesti infuusio-ohjelmaa rakennetaan sairaalahoidossa.
Laskennan esimerkki: 70 kg painava potilas polttaa alueen 25% kehon pinnasta. Laskenta: 4 x 70 x 25 = 7000 ml. Puolet tästä tilavuudesta on kaadettava 6 tunnissa - 3500 ml. Siksi potilaan täytyy ensimmäisen tunnin aikana kaataa 600 ml: n kierros.
Anestesia ja muut toimenpiteet polttavaan potilaaseen suoritetaan vasta infuusiohoidon aloittamisen jälkeen.
Traumaattinen aivovamma. Hypovolemian puuttuessa infuusio TBI: n aikana rajoittuu vain potilaan päivittäiseen nestevajaukseen. Optimaalinen lähtöliuos sen toteutukseen on isotoninen natriumkloridiliuos. Infuusio alkaa hitaasti keskittyen hemodynaamisiin parametreihin ja potilaan neurologiseen tilaan. Nesteen pakotettu käyttöönotto voi johtaa aivojen turvotuksen lisääntymiseen kaikilla seurauksilla; samanaikaisesti TBI-potilaan epävakaa hemodynamiikka ei ole tältä osin yhtä vaarallinen. Sen tulee säilyttää systolinen verenpaine 120-150 mm Hg. Art., Välttäen samalla veden ylikuormituksen ja käyttämällä vazopressornye-lääkkeitä tarvittaessa.
Potilaat, joilla on sydänpatologia tavallisesti erittäin huonosti sietää kuormitustilavuutta (jos heillä ei ole alkuperäistä hypovolemiaa). Poikkeus, joka koskee aktiivista infuusiohoitoa edellyttävää kardiologiaa, on oikean kammion sydäninfarkti. Tässä tapauksessa vain infuusion avulla voit säilyttää riittävän sydämen ulostulon. Kaikissa muissa tapauksissa nesteen lisääminen potilaalle, jolla on sydämen poikkeavuuksia, olisi oltava mahdollisimman rajoitettu. Kaikki lääkeaineet, jotka edellyttävät infuusiota (nitroglyseriini, dopamiini jne.), Laimennetaan minimimäärään liuotinta. Infuusiohoito tällaisilla potilailla suoritetaan hyvin huolellisesti, ja siinä keskitytään yleiseen tilaan, hemodynaamisiin parametreihin ja auskulttiseen kuvaan keuhkoissa.
Ketoasidoottinen ja hyperosmolaarinen kooma diabetes mellituksessa. Infuusiohoito tässä sairaalahoidon vaiheessa rajoittuu isotoonisen natriumkloridiliuoksen infuusioon nopeudella 15-20 ml / min, ja infuusio jatkuu kuljetuksen aikana. Infuusion kokonaismäärän tulee olla 500-1000 ml aikuisilla ja 10 ml / kg lapsilla. Älä anna soodaa, kaliumia sisältäviä liuoksia ja insuliinia.
Kliininen tapaus.Potilas M., 47-vuotias, oli ICU: ssa vakavan samanaikaisen vamman vuoksi. Potilaalle tehtiin mekaaninen ilmanvaihto. Virkamies-resusulaattori, kiinnittäen huomiota pieneen CVP: hen (0 cm vettä. Art.) Ja jonkin verran hypotensiota (BP 100/60 mm Hg. Art.), Päätti lisätä infuusiohoitomäärää huolimatta siitä, että potilaalla oli tarpeeksi diureesia . Lääkäri teki infuusiona 2000 ml kiteistä liuosta 1 tunnin ajan, mutta kun CVP: tä (2 cm vettä) oli saatu vain vähän, kaadettiin potilaalle yli 2000 ml kiteitä seuraavaan tuntiin. Potilaan tila heikkeni voimakkaasti, ja kuva akuutista vasemman kammion vajaatoiminnasta, jota seurasi keuhkopöhö, kehittyi. Keuhkopöhö lopetettiin, potilas poistettiin hengityslaitteesta päivän jälkeen, taudin jatkuminen ilman erityispiirteitä, toipumalla.
Lääkärin virhe oli suuntautuminen yhteen indikaattoriin - CVP: hen ja sivuuttamalla muita riittävän kudoksen perfuusion merkkejä, mikä johti täysin kohtuuttomaan infuusion määräämiseen.
Lopuksi haluaisin korostaa, että infuusioterapia on tehokkain ase asiantuntijan käsissä, sillä se on pätevä ja oikea-aikainen ja usein määrittelee taudin kulun lopputuloksen. Siksi sen hylkääminen sairaalan vaiheessa niissä tapauksissa, joissa se on tarpeen, näyttää täysin perusteettomalta ja rikolliselta. Älä koskaan yritä tippua "silmään", se on täynnä sekä riittämättömiä että liiallisia infuusioita. Arvioi ja analysoi aina potilaan tilaa infuusiohoidon aikana.
Shvets A.A. (Count)
Dennis (1962) laati täydelliset infuusiohoidon periaatteet. Niihin kuuluvat:
Kehon fysiologisten tarpeiden riittävä tarjonta ioneissa ja vedessä;
Ioni- ja vesipuutteen korjaus;
Ionien ja veden nykyisten patologisten häviöiden kompensointi.
Mikä tahansa lääkäri, joka aloittaa hoidon potilaalla, jolla on heikentynyt vesisuola -vaihto, henkisesti (tai paremmin kirjallisesti) määrittää algoritmin, joka voidaan esittää seuraavassa järjestyksessä:
1. Määrittää vesisuola- ja happo-emäs-tasapainon rikkomisten määrä, määrittää ionien ja veden puutteen tai ylimäärän, rikkomusten esiintymisen nopeuden;
2. Käyttämällä anamneesin tietoja, alustavia laboratoriotutkimuksia, potilaan tutkimustuloksia veden ja suolan ja hapon ja emäksen tasapainon rikkomisen muodon määrittämiseksi;
3. Määritä aika, jonka kuluessa rikkomusten korjaus on suunniteltu. Komplikaatiotapauksissa korjaus tehdään yleensä päivässä, mutta vaikeassa potilaassa tämä aika voidaan lyhentää 3-4 tuntiin. Samalla vastasyntyneillä tämä vaihe voidaan nostaa 3-8 päivään;
4. Laske lääkkeiden antamisen nopeus tarkasti hemodynamiikan (CVP, syke, verenpaine jne.) Ja munuaisten toiminnan seurannassa. Aikuisten enimmäisannosnopeus on 500 ml / tunti, mutta sokkiolosuhteissa sitä voidaan lisätä merkittävästi;
5. Riippuen vesisuola- ja happopohjaisen aineenvaihdunnan rikkomusten muodosta, on tarpeen määrittää korjaavien ratkaisujen käyttöönoton koostumus ja järjestys;
6. Tarkista hoidon tehokkuus kliinisten ja laboratoriokokeiden avulla;
7. Aiemmin vahvistetun "kontrolliajan" jälkeen (mitä suurempi potilas, sitä tarkoituksenmukaisempi "kontrollin aika" kestää vähemmän: 3, 6, 12 tuntia), arvioida potilaan vakavuutta, rikkomusten muotoja, korjausmenetelmiä, koostumusta ja infuusionopeutta. rakentaa uudelleen potilaan jatkokäsittelyohjelma.
Esitetyt toimintasarjat mahdollistavat vähitellen ja jatkuvan valvonnan suorittaa potilaan poisto vakavasta tilasta.
Samanaikaisesti asteittaista poistamista varten on välttämätöntä, että jokainen lääkäri määrittelee infuusiohoidon avulla ratkaistavat tehtävät. Periaatteessa ne ovat seuraavat:
BCC-puutteen eliminointi, riittävän verenkierron ylläpitäminen, erityisesti vesien, erytrosyyttien, ionien jatkuvien patologisten häviöiden vuoksi;
Ns. Nykyisten patologisten häviöiden kompensointi, joka voi johtua usein esiintyvästä oksentamisesta, suoliston viemäröimisestä, nesteen häviämisestä kehon pinnasta ja keuhkoista kohonneessa lämpötilassa ja takypnea (hikoilu);
Potilaan kehon tarjoaminen päivän aikana tarvittavalla vedellä ja ioneilla;
Korjaavien ratkaisujen käyttöönoton määrittely, nopeus ja kesto;
Pitkällä, useiden päivien ajan veden ja suolan aineenvaihdunnan ja KOS: n rikkomusten korjaaminen yrittäen tarjota rinnakkain potilaan parenteraalisen ravinnon kanssa.
Määritetyt tehtävät eivät ole muuta kuin potilaan infuusiohoito-ohjelma.
Näiden ongelmien ratkaisemiseksi yleisimpiä käytäntöjä ovat nesteiden tuominen keskisuuriin suoniin, joihin katetri on asetettu.
Keskus- (sublavian, jugulaarinen, femoraalinen) suonien katetrointi tarjoaa epäilemättä useita etuja: luotettavuus, kyky suuresti vaihtaa antamisen nopeutta ja injektoida liuoksia komponenttien kanssa, jotka ärsyttävät astian intimaa; mahdollisuus ottaa verinäytteitä testeihin; potilaan aktiivisuuden ylläpitäminen infuusioiden aikana ja pitkäaikainen pääsy suonelle. On kuitenkin huomattava, että katetrin pitkä pysyminen verisuonipesässä asettaa työntekijöille lisävelvoitteita keskisuurien laskimojen katetrointiin liittyvien septisten komplikaatioiden ehkäisemiseksi. Siksi perifeeristen suonien puhkeaminen ei ole menettänyt merkitystä.
Ei ole menetetty merkityksellisyyttä ja venesektiota, jonka pääetu on katetrin käyttöönoton visuaalinen ohjaus ja luotettavuus. Näissä tapauksissa tulehdusprosessi verisuonten intimassa kehittyy kuitenkin nopeasti ja on mahdollista pitää se hyväksyttävänä enintään 3-4 päivän ajan. Yleensä näihin tarkoituksiin turvautuu alkuosan v vektiontiin. safena magna medialin nilkan alueella.
Veneesiin liittyvät puutteet vähenevät suuresti perifeeristen suonien katetroinnin aikana. Tällä hetkellä monet länsimaiset yritykset tuottavat sarjoja neuloja, ohjaimia ja katetreja perifeeristen suonien lävistämiseksi ja katetroimiseksi. Useimmiten tällä tavalla kuutiomainen laskimo katetroidaan. Kun katetri toimii asianmukaisesti, se voi toimia 4-6 päivää, minkä jälkeen flebiitti tulee näkyviin. Tämän menetelmän toinen etu on, että katetroitu astia ei ole sidottu.
Samalla tavalla astiat voidaan katetroida sen jälkeen, kun ne on eristetty kirurgisesti ympäröivistä kudoksista. Tämän menetelmän etuna on, että katetrointi suoritetaan visuaalisessa ohjauksessa.
Kuitenkin, kuten olemme osoittaneet, 60-luvulta lähtien on edullista käyttää Celdingerin keskuslaskimokatetointia. Useimmin tätä käytetään: v. sublavia, v. jugularis interna et externa, v. femoralis. On kuitenkin syytä muistaa, että aluksen pistoskohdan toteuttamistekniikka sisältää useita vakavia komplikaatioita: valtimoiden puhkeamisen, keuhkovaurion (kun lävistetään sublavian suone), ruokatorven, henkitorven ja jopa sydämen.
Koska laskimon puhkeamisesta, sen katetroinnista ja katetrin pitkittyneestä oleskelusta johtuvat vakavat komplikaatiot johtuvat siitä, on välttämätöntä noudattaa tiukasti puhkaisutekniikkaa ja katetrin hoitosääntöjä.
Indikaatiot keskussuonien puhkeamiseen ovat:
1) tarve massiiviseen infuusiohoitoon (sokki) ja mahdollisuus kirurgiseen interventioon potilaassa;
2) tarve pitkäaikaiseen infuusiohoitoon ja parenteraaliseen ravitsemukseen;
3) tarve säännölliseen verinäytteeseen hoidon ohjaamiseksi;
4) tarve ottaa käyttöön lääkkeitä, jotka aiheuttavat verisuonten intimaation ärsytystä;
5) kyvyttömyys puhkaista perifeeriset laskimot.
Käsittely on tehtävä leikkaussalissa, pistoskohdan on oltava hyvin nukutettu, lääkärin kädet ja lävistyspaikka on käsiteltävä toimenpiteenä.
Jos vika ei onnistu, älä tee useita ihonpoistoja - tämä on lisäsyöttöportti infektiolle. Voit muuttaa neulan suuntaa ja yhdestä injektiosta. Jos et ole pystynyt puhkaisemaan laskimoon 10-15 minuutin kuluessa, älä katso, että se heikentää sinua lääkärinä. Tässä tilanteessa järkevin asia on rauhoittaa ja tarjota puhkaisu toiselle lääkärille (jopa aloittelijalle). Älä ota tuskallisesti epäonnistumaan, se tapahtuu jopa kokeneiden lääkäreiden kanssa, yritä analysoida sitä paremmin. Se rikastuttaa kokemustasi.
On tarpeen tietää käytettyjen instrumenttien lineaariset mitat: neulat, katetrit, johtimet katetrin optimaalisen aseman määrittämiseksi laskimoon.
Neulan suuntaa tulee muuttaa vain, kun se poistetaan ihon alle, koska "laskimon etsintä" voi liittyä sen repeämiseen.
Älä käytä johtimia (kalastuslinjaa), jotka on kierretty pienillä halkaisijoilla, sillä tämä voi vaikuttaa johtimen solmun muodostumiseen ja leikkaamiseen.
Aluksen katetroinnin jälkeen on tarpeen määrittää siinä olevan katetrin syvyys. Katetrin sijaintia pidetään optimaalisena, kun siinä pysyvän nesteen taso jokaisen potilaan sisäänhengityksen kanssa tulee ulos ulommasta päästä. Tällöin katetrin distaalinen (vascular) pää seisoo ylimmän vena cavan keski- tai alaosassa.
Katetrin kohdalla ihoa on usein käsiteltävä antiseptisillä aineilla (1% loistava vihreä liuos, Lifusol).
Näiden standardien noudattamisen tulisi olla säännös, joka koskee lääkäreitä, jotka suorittavat katetrointia suonista ja huolehtivat katetrista.
Mielestämme on tarkoituksenmukaista kuvata sublaviaalisen laskimon katetrointitekniikkaa.
Sublavian pääsyyn voidaan käyttää useita sublavian alueen pisteitä: Aubaniakin, Wilsonin ja Gilesin pisteitä. Aubaniakin kohta sijaitsee 1 cm: n alapuolella solulinjan alapuolella pitkin linjaa, joka jakaa solmun sisä- ja keskiosan; Wilsonin piste 1 cm lohkareen alapuolella pitkin keskiviivaa; Gilesin piste - 1 cm lohkareen alapuolella ja 2 cm ulospäin rintalastasta. Aubaniak-pistettä käytetään aikuisissa useimmiten puhkaisuun. Neula on suunnattu sternoklavikulaarisen nivelen yläreunaan siten, että neulan ja suukappaleen välinen kärkipiste on 45 ° ja rinnan tasoon - 25 °. Kiristetään jatkuvasti novokaiinilla tai suolaliuoksella täytetyn ruiskun mäntää, liikuttamalla neulaa hitaasti valittuun suuntaan (muuttamatta sitä!). Veren ulkonäkö ruiskussa osoittaa neulan kärjen astian luumeniin. Jos veri ei näy ruiskussa, mutta neula on tullut riittävän syvälle kudokseen, on tarpeen aloittaa hitaasti vetäminen sen vastakkaiseen suuntaan (itseesi päin) ja luoda edelleen tyhjiö ruiskussa. On käynyt ilmi, että neula kulkee molemmilla seinillä ja veri menee neulan luumeniin vain, kun se on poistettu vastakkaiseen suuntaan. Tämän jälkeen ruisku irrotetaan ja neulan luumenin läpi työnnetään ohjain. Jos johdin ei kulje, on suositeltavaa kääntää neula akselinsa ympäri. Mielestämme neulan aseman muuttuminen laskimoon, kuten V. D. Malyshev (1985) suosittelee, ei ole hyväksyttävää, sillä se aiheuttaa suonen puhkeamisen vaaran. Johdon voimakasta etenemistä ja sen käänteistä poistamista ei pitäisi sallia. Jälkimmäinen liittyy siihen, että johtimessa on leikkaaminen ja se pääsee alukseen. Kun neula on poistettu, muovinen katetri työnnetään haluttuun syvyyteen kevyellä pyörimisliikkeellä. Kun kiinnität ruiskun katetriin, määritä tilanteen oikeellisuus: veren tulee virrata vapaasti ruiskuun. Katetri täytetään hepariinin liuoksella - 1000 IU / 5 ml isotonista NaCl-liuosta. Katetrin kanyyli suljetaan korkilla, joka on peitetty steriilillä kankaalla. Jotkut lääkärit kiinnittävät katetrin ihoon ompeleella. Lävistyspaikka on käsiteltävä loistavalla vihreällä, ja on parempi peittää spray "Lifusol". Katetri kiinnitetään bakteereja tappavalla teipillä iholle.
Supraclavicular-liityntäpisteellä pistoskohta on kulmassa, jonka muodostaa sternocleidomastoid -lihaksen lateraalinen pedicle ja clavicle. Neula lähetetään sternoklavikulaarisen nivelen alareunaan, sen kaltevuus suhteessa ihoon on 15 °. Jäljellä olevat manipulaatiot suoritetaan samassa järjestyksessä kuin sublavikulaarisella käytöllä.
Sisäinen jugulaarinen vyörytetään vain oikealla puolella, koska vasemman jugulaarisen laskimon puhkeamisella on vaara vaurioittaa rintakehän imukanavaa. Potilas asetetaan kuten sublavian laskimoon. Vcol-neulat tuottavat sternocleidomastoid-lihaksen jalkojen välillä 1-1,5 cm sternoklavikulaarisen nivelen yläpuolella. Neulan tulee olla kulma, jossa on sagitaalitaso 60 ° ja ihon pinta - 30 - 45 °.
Ulkoisen jugulaarisen veneen katetrointi suoritetaan kirurgisen poiston jälkeen.
Infuusioterapiaa varten käytetään kertakäyttöisiä järjestelmiä, joissa suuttimen koko on suunniteltu siten, että pudotustilavuus on 0,05 ml. Siksi 1 ml sisältää 20 tippaa. Jotta liuosten injektionopeus voidaan laskea tippoina / min, on suunniteltu jakautumaan suunnitellun infuusion tilavuus aamulla, jonka aikana infuusion oletetaan toteutuvan: n = V: 3 t.
Missä n on tippojen määrä minuutissa;
V on infuusion tilavuus ml;
3t on aamu, jona liuos injektoidaan.
Jos oletetaan, että infuusio suoritetaan päivän aikana, voit käyttää seuraavaa kaavaa: n = V F,
Missä n on tippojen määrä minuutissa;
V on päivän aikana nesteen määrä litroina;
F on kerroin 14.
Laitoksessa työskentely olisi toteutettava siten, että nesteiden siirtojärjestelmä toimii enintään yhden päivän ajan.
Veden ja suurten ionien fysiologiset tarpeet.
Terveen tai sairaan organismin veden tarve määräytyy sen erittymisen kokonaismäärästä kehosta virtsan, ihon, keuhkojen pinnan ja ulosteiden kautta. Aikuisten osalta veden tarve on 40 ml / kg päivässä (V. A. Negovsky, A. M. Gurvich, E. S. Zolotokrylina, 1987), natriumin päivittäinen tarve on 1,5 mmol / kg, ja kalsiumissa se on noin 9 mmol (10 ml 10-prosenttista glukonaattiliuosta tai kalsiumkloridia) ja magnesiumin päivittäinen tarve on 0,33 mmol / kg. 25% magnesiumsulfaatin määrä voidaan määrittää kaavalla:
Päivittäinen kokonaisvaatimus (MgS0) mmol: 2: ssa = ml / päivä.
Kaliumkloridia on toivottavaa antaa glukoosiliuoksessa insuliinin kanssa, mutta sen pitoisuus ei saa ylittää 0,75% ja 0,5 mmol Dkg-tunnin syöttönopeus. Kaliumpitoisuus ei saa ylittää 2-3 mmolDkg päivää).
Fysiologisen nesteen tarve kompensoidaan suolaliuoksilla ja 5-10% glukoosiliuoksella suhteessa 1: 2 tai 1: 1.
Seuraava vaihe infuusio-ohjelman toteuttamisessa on kompensoida nesteen ja ionien puutetta sekä potilaan kehon nykyisiä patologisia häviöitä. On syytä huomata, että tämä tehtävä on ratkaistava ennen kaikkea, koska juuri tässä hoidon onnistumisessa on mukana monin tavoin.
On fysiologisia ja patologisia häviöitä. Siten hikoilu on aikuisilla - 0,5 ml / kg tunnissa. Diureesin häviöt ovat yleensä 1 ml / kg tunnissa.
Fysiologisten häviöiden tuntemus on erityisen tärkeää ja välttämätöntä, kun infuusiohoito tapahtuu munuaisten vajaatoimintaa sairastavilla potilailla, koska päivittäisen nesteen tarpeeseen sisältyvät luvut sisältävät jo fysiologisia häviöitä. Yhtä tärkeää on ottaa huomioon patologiset häviöt, jotka voivat saavuttaa merkittäviä arvoja. Niinpä, kun verenpaine (yli 37 °) ja kehon lämpötila nousee 1 °, vesihäviöt kasvavat keskimäärin 500 ml päivässä. Hikeestä erittynyt vesi sisältää 20-25 mosmol / l Na ja 15-35 mosmol / l SG. Tappiot voivat lisääntyä kuumeella, tyrotoksisilla kriiseillä, tietyillä lääkkeillä (pilokarpiini), korkeissa lämpötiloissa.
Veden menetys ulosteesta aikuisessa on tavallisesti noin 200 ml / vrk. Ruuansulatukseen liittyy mahalaukun ja suolien vapautuminen lumeniin noin 8-10 litraa vettä, jossa ionit liukenevat siihen. Terveessä suolistossa lähes kaikki tämä tilavuus imeytyy uudelleen.
Patologisissa tiloissa (ripuli, oksentelu, fistuli, suoliston tukkeuma) keho menettää huomattavan määrän vettä ja ioneja. Huolimatta suolen imeytymisprosesseista muodostuu transcellulaarisia pooleja, jotka sitovat suuren määrän vettä ja elektrolyyttejä. Arvioidun korjauksen vuoksi suositellaan, että II asteen suoliston pareseoksen kehittämisen aikana nesteen tilavuus kasvaa 20 ml / (kg päivä), III aste - 40 ml / (kg päivä). Korjaavat liuokset sisältävät natrium-, kalium-, kloori- ja muita ioneja.
Usein oksentelu aiheuttaa vedenpuutteen, joka on keskimäärin 20 mlDkg päivää), ja korjaus tehdään parhaiten kloridia ja kaliumia sisältävillä liuoksilla.
Jos kyseessä on kohtalainen ripuli, on suositeltavaa korvata neste 30-40 ml / (kg päivä), voimakas 60–70 ml / (kg), ja runsaasti jopa 120–40 ml / (kg vuorokaudessa) ioneja sisältävillä liuoksilla. natrium, kalium, kloori, magnesium.
Hyperventilaatiota varten on suositeltavaa pistää 15 ml / (kg vuorokaudessa) glukoosiliuosta jokaista 20 hengityselinten liikettä normaalin yläpuolelle. Kun mekaanista ilmanvaihtoa suoritetaan ilman riittävää kostutusta, menetetään jopa 50 ml / tunti, ts. Ilmanvaihto PO-6-laitteella päivän aikana vaatii ylimääräisen 1,5 - 2 litran nesteen injektion.
Ihanteellisin ja kaikkein pätevin tapa korjata patologiset häviöt on määritellä menetetyn median koostumus ja niiden määrä. Tässä tapauksessa jopa virallisia ratkaisuja käyttämällä on mahdollista korjata nykyiset rikkomukset tarkasti.
Taulukko 21.
Käytetään infuusioterapiassa (Yu. N. Shanin et ai., 1976).
Laskettaessa ja valitsemalla erilaisia infuusioväliaineita on jonkin verran vaikeuksia muuttaa liuoksessa olevan aineen määrä mmoliksi ja päinvastoin. Siksi annamme alla olevat suhteet yleisimmin käytetyille aineille.
Joten 1 ml sisältää:
7,4% KG-1 mmol K *: n ja 1 mmol O: n 3,7%: n liuosta, jossa oli KC1-0,5 mmol K ja 0,5 mmol C1 ~ 5,8% NaCl-liuosta, 1 mmol Na ja 1 mmol C1 ~ 8, 4% NaHCO-liuosta - 1 mmol Na ja 1 mmol HCOf
4,2% NaHCO-liuosta - 0,5 mmol Na ja 0,5 mmol HCO ~ 10% CaCL-liuosta - 0,9 mmol Ca + ja 1,8 mmol C1-10% NaCl-liuosta - 1,7 mmol Na ja 1,7 mmol Ct 25% MgS0-liuos - 2,1 mmol Mg ja 2,1 mmol SO / "1 mooli on yhtä suuri kuin:
| Na + | 23 g | NaCl: | 58,5 g |
| C + - | 35,5 g | KS1 | 74,5 g |
| K | 39 g | NaHCC | - 84 g |
| Ca ++++ | 40 g | CaCI | 111 g |
| Mg ++ | 24 g | ||
| HCOf | 61 g |
Kolloidien määrä riippuu ensinnäkin hemodynaamisten häiriöiden asteesta ja volemian tilasta; toiseksi tarpeesta ottaa käyttöön veren korvikkeita elintärkeistä syistä (esimerkiksi verenvuodon läsnä ollessa - plasman, veren käyttöönotto).
Niin sanotun "lähtöliuoksen" valinta riippuu myös dehydraatiotasosta ja sen muodosta. Selitä tämä ajatus. Kolmas dehydraatiotaso etenee voimakkailla hemodynaamisilla häiriöillä ja sitä tulisi pitää hypovolemisena sokkina. Tältä osin, huolimatta dehydraatiomuodosta, terapeuttiset toimenpiteet tulisi aloittaa lääkkeillä, jotka luovat volemisen vaikutuksen (albumiini, reopolyglukiini, hemodez), minkä jälkeen on välttämätöntä siirtyä nestemäisen nesteen käyttöön dehydraation muodosta riippuen. Siten ekstrasellulaarisen dehydraation (suolapuutoseksikoosin) hoito on suositeltavaa aloittaa isotonisen natriumkloridiliuoksen käyttöönotolla. 5-prosenttisen glukoosin käyttöönotto on vasta-aiheista, koska sen nopea liikkuminen solunsisäiseen sektoriin voi aiheuttaa aivojen turvotusta. Päinvastoin, solun dehydratoinnin aikana, 5% glukoosiliuosta suositellaan lähtöliuoksena. Se aiheuttaa solunulkoisen sektorin jonkin verran hypotonisuutta, se antaa solunsisäisen tilan veden kyllästymisen. Täydellisen (kokonais) dehydraation oireyhtymässä on suositeltavaa aloittaa hoito isotonisella glukoosiliuoksella siirtymällä isotonisten suolaliuosten käyttöön.
Kun suoritetaan infuusiohoitoa keisarinleikkauksen aikana tai työvoiman aikana, on muistettava, että glukoosiliuosten käyttöönotto ennen lapsen syntymää on tarkoitettu vain naisille, joilla on aluksi alhainen sokeritaso. Tämä johtuu siitä, että glukoosin virtaus sikiöön uteroplatsentaalisen verenkierron kautta aiheuttaa hyperinsulinemiaa, joka sikiön uuttamisen ja äidin glukoosipitoisuuden lopettamisen jälkeen voi aiheuttaa hypoglykemiaa ja vastasyntyneen tilan huononemista. Kun lapsi on otettu pois, glukoosi ja keittosuolaliuos injektoidaan yleensä suhteessa 1: 1.
Alijäämän korjaamiseen ja päivittäiseen tarpeeseen tarvittavan nesteen kokonaismäärä riippuu nestehukka-asteen tasosta. Tärkeä kriteeri sen määrittämisessä on kliinisiä ja laboratoriotietoja.
Seuraava ratkaistava tehtävä on määrittää aika, jonka aikana on tarkoitus toteuttaa dehydraation korjaus. On suositeltavaa noudattaa periaatetta, jonka mukaan injektoitavan nesteen (enteraalisesti ja suonensisäisesti) kokonaismäärän tulisi olla 5-9% kehon painosta ja painon nousu ei saa ylittää näitä lukuja, koska ne osoittavat sydän- ja verisuoni- ja virtsatietojärjestelmien kompensointikyvyn rajan. V. M. Sidelnikovin (1983) mukaan veden ja suolojen alijäämä on kompensoitava 24–36 tuntia, ja 60% veden alijäämästä tulee ottaa käyttöön ensimmäisen 12 tunnin aikana. Sydämen vajaatoimintaa sairastavilla potilailla tämä aika voidaan pidentää 3-5 päivään. Finberg (1980) suosittelee, että puolet päivittäisistä tarpeista otetaan käyttöön 6–8 tuntia, loput ja patologisten häviöiden määrä päivän loppuun saakka.
Asianmukaista infuusiohoitoa koskevat kriteerit ovat:
I. Hemodynaamiset parametrit:
Perifeerisen verenvirtauksen tila (mikropiertyminen), saippua-suonien täyttö; ortostaattinen testi (kun potilas nousee, pulssin dynamiikkaa arvioidaan - hänen kasvunsa prosentteina ilmaistuna vastaa volemiapuutteen prosenttiosuutta); verenpaine, pulssi, CVP.
Infuusiohoitoa suoritettaessa, erityisesti massiivisesti, on keskityttävä CVP: hen. On muistettava, että normaalit indikaattorit ovat aikuisille - 50-120 mm vettä. Art.
CVP heijastaa ensinnäkin matalapainejärjestelmän tilavuutta, oikean sydämen täyttämistä verellä. Jossakin määrin CVP karakterisoi epäsuorasti BCC: tä siinä tapauksessa, että potilaalla ei ole sydämen vajaatoimintaa. BCC: n ja CVP: n välistä suoraa korrelaatiota ei paljasteta.
CVP: n lisääntymistä voidaan havaita lisääntyvällä (tai tukkeutumisella) paineessa keuhkovaltimossa, mekaanisessa ilmanvaihdossa, erityisesti positiivisen paineen ollessa lopussa, alaraajojen nostaminen. CVP: n vähentäminen voi ilmaista verenvirtauksen rikkomisen oikeaan sydämeen, esimerkiksi kun raskaana oleva kohdunpoisto kunnioittaa huonompaa vena cavaa, kun alempi vena cava ylittyy sen jälkeen, kun rulla on muodostettu potilaan selän alle tai käyttämällä endglobaalista tai ganglionista salpaa.
Jos CVP: n lisääntymiselle ei ole näkyviä syitä, todennäköisimmin tämä johtuu kahdesta tekijästä: sydämen heikkoudesta tai BCC: n lisääntymisestä. On huomattava, että jos sydämen vajaatoiminta esiintyy hypovolemian taustalla, CVP-indeksi voi olla normaalia. Veneen verenpaineesta kerrotaan, kun CVP ylittää 150 mm vettä. Art.
Venoottinen hypotensio (CVP on alle 30 mm wg. Aikuisilla) liittyy yleensä dehydraatiosta, veren tai plasman häviämisestä johtuvaan hypovolemiaan. BCC: n voimakkaalla alijäämällä yhdistettynä verisuonikerroksen tilavuuden lisääntymiseen (anafylaktinen sokki, ganglionilohko) voidaan havaita CVP: n jyrkkä lasku miinus 50 mm: iin vettä. Art.
Sydämen vajaatoiminnan kehittymisen myötä CVP-mittaustietoja on vaikea tulkita, mutta kirjallisuudessa on raportoitu mahdollisuudesta käyttää tätä indikaattoria myös differentiaalitestinä.
Sydämen vajaatoiminnan ja BCC: n arvioimiseksi voit käyttää G. G. Radzivilin ja N. I. Evdokimovin (1976) ehdottamaa "express-indeksiä". Kirjoittajat, jotka käyttivät useita hemodynaamisia parametreja, vahvistivat yleisesti saatavilla olevien kliinisten indikaattorien (CVP, syke, verenpaine) välinen suhde, jolloin voidaan määrittää verenkierron ja sydämen vajaatoiminnan suhde. Määritä tämä indeksi kaavalla:
EI = (HR * CVP) / AdSist,
Jos HR on syke minuutissa,
CVP on keskimääräinen laskimopaine millimetreinä vedessä. Art., ADsist. - systolinen verenpaine, mm Hg. Art.
Normaali terveillä ihmisillä, EI on 60 - 75;
Kun hypovolemia on sydämen vajaatoiminta, EI = 90 - 140;
”Eristetty” hypovolemia, EI = 20–25;
Jos sydämen heikkous on normovolemian taustalla, EI vaihtelee välillä 150 - 190;
Sydämen vajaatoiminnassa yhdistettynä hypervolemiaan EI saavuttaa arvot 200 - 300.
Ehdotetun indeksin käyttö auttaa harjoittajaa infuusioterapian valinnassa.
On aivan luonnollista, että CVP-indeksiä tulisi tulkita muiden laboratorio- ja toiminnallisten indikaattoreiden, taudin klinikan kanssa.
V. A. Chibunovsky (1992) suosittelee kontrollimittausten suorittamista jokaisen 1000 ml: n nesteen käyttöönoton jälkeen ja lopettaa infuusioterapian, jos CVP: stä tulee yli 120-150 mm vettä. Art. Nopean käytön jälkeen suositellaan CVP: n seurantaa infuusion jälkeen 250 - 500 ml: n välein.
Todellisen hypovolemian tapauksessa Weicker ja Ploez (1986) suosittelevat seuraavien nestemäärien antamista:
Kun CVP on alle 30 mm vettä. Art. 1-2 l / h;
30-100 mm vettä. Art. - 1 l / h;
Yli 100 mm vettä. - 0,5 l / h.
II. Poikkeusmerkit: ihon kosteus tai kuivuus, syljenerityksen riittävyys, bronchorea ja tietenkin diureesi.
Munuaisfunktio on toisaalta indikaattori käynnissä olevan infuusioterapian riittävyydestä, ja toisaalta munuaisten vajaatoiminta on rajoittava kohta, joka muuttaa merkittävästi potilaan taktiikkaa. Yleisimmin hoidon riittävyyden kriteeri on normaalin tunnin diureesin indikaattori (1 ml / kg / tunti).
III. Konsentraatiomerkit: Hb, Ht, kokonaisproteiini, virtsan ominaispaino.
GU. Interstitiaalisen hyperhydraatioklinikan puute: painonnousu; näköhermon pään muutokset, pulssin pieneneminen (aivojen turvotuksen merkit); keuhkopöhön merkkien ilmaantuminen (hengityksen vinkuminen alemmissa osissa ja Rg-kuva keuhkojen pysähtymisestä) perifeerinen turvotus.
Infuusioväliaineet - lääkkeet, joita käytetään parenteraaliseen nestehoitoon.
Kaikki infuusiovälineet tai ratkaisut ominaisuuksista ja käyttötarkoituksesta riippuen jakautuvat seuraaviin ryhmiin:
1) kolloidiset infuusioliuokset - heterogeeniset ja autogeeniset (dekstraanin, gelatiinin, tärkkelyksen, verituotteiden ja veren liuokset);
2) kiteiset infuusioliuokset - elektrolyyttiliuokset ja sokerit;
3) detoksifikaatioratkaisut - erityinen ryhmä pienimolekyylisiä kolloideja, joilla on detoksifiointiominaisuudet;
4) ratkaisut, joilla on polyfunktionaalinen vaikutus;
5) veren korvikkeet, joissa on kaasunsiirtofunktio - ratkaisut, jotka pystyvät suorittamaan hapen ja hiilidioksidin kuljetuksen ilman punasoluja;
6) valmisteet parenteraaliseen ravitsemukseen.
COLLOID INFUSION SOLUTIONS
HETEROGEENISET COLLOID-RATKAISUT
Dekstraani. Dekstraani tuotetaan mikrobien avulla sokeria sisältävässä elatusaineessa ja se on vesiliukoinen suurimolekyylipainoinen glukoosipolymeeri. Vuonna 1943 natiivin dekstraanin hydrolyysillä saatiin "makrodexin" fraktio, jonka vesipitoiset liuokset olivat samankaltaisia kuin veriplasma. Dekstraani levisi nopeasti ympäri maailmaa, ja jo vuonna 1953 Neuvostoliitossa saatiin dekstraaniliuos, jota kutsutaan polygluciiniksi.
Polyglukin. Poliglyukiini - 6% dekstraaniliuosta, jossa on keskimääräinen mol. Se koostuu dekstraanista, keskimääräisestä molekyylipainosta (6 g), natriumkloridista (9 g), etyylialkoholista (0,3%), injektionesteisiin käytettävästä vedestä (enintään 1000 ml). Suhteellinen viskositeetti 2,8-4; CODE - 58 mmHg, pH 4,5-6,5; osmolaarisuus - 308 mosm / l. Vieraiden analogien - makrodexin, intradexin, infukolin jne. - keskiarvo on mol. paino 60 000: sta 85 000: een.
Suuri molekyylipaino ja korkea polygluciinikoodi varmistavat sen säilymisen astioissa ja CPV: n kasvun. Polyglusiinimolekyylejä pidetään pitkään verenkierrossa ja niillä on selvä hemodynaaminen vaikutus. Dekstraanien painoarvo on shokissa positiivinen verenkiertoon 5-7 tunnin ajan, ja veren tilavuuden alijäämä on enintään 1 litra, joten polygluciinia tai makrodexia voidaan käyttää ainoana keinona hypovolemian hoitoon. Polyglucinin alhaisen molekyylipainon omaavalla osuudella on positiivinen vaikutus veren reologisiin ominaisuuksiin ja parannetaan mikroverenkiertoa.
Välittömästi infuusion jälkeen polyglukiini alkaa lähteä verenkierrosta. Sen päämassa erittyy virtsaan muuttumattomana ensimmäisenä päivänä.
Polyglucin on osoitettu kaikissa akuutin hypovolemian tapauksissa. Kerta-annos 400 - 1000 ml tai enemmän. Annostus ja antamisnopeus riippuvat erityisestä tilanteesta. Dekstraanien 60-85 maksimiannos on 1,5-2 g / kg päivässä. Tämän annoksen ylittämiseen voi liittyä verenvuotoa. Huolimatta siitä, että polyglukiiniliuokset ovat myrkyttömiä ja apyrogeenisiä, niiden käyttöönotto voi liittyä allergisiin ja anafylaktisiin reaktioihin. Niiden estämiseksi olisi suoritettava sama biologinen testi kuin koko veren käyttöönotossa. Samaa tarkoitusta varten monovalenttia dekstraania 1 (Fresenius) voidaan käyttää 20 ml: n annoksena 2 minuutin ajan. Ennakoinnin tärkein edellytys on kuitenkin dekstraanien luominen kapeasti kohdennetulla toiminnalla, joka ei sisällä suurimolekyylisiä fraktioita.
Tämä lääkeryhmä sisältää polyferin (läheisen analogin polyglukiinista, joka on tarkoitettu hypovolemisten tilojen hoitoon ja hemopoieesin stimulaatioon), rondex (on parantanut toiminnallisia ominaisuuksia verrattuna polyglukiineihin, sen suhteellinen viskositeetti ei ylitä 2,8; normalisoi keskeistä hemodynamiikkaa, parantaa perifeeristä kiertoa ja estää verihiutaleiden adhesiivisia ominaisuuksia), polyglume (luotu polyelektrolyyttiliuoksen perusteella).
Kaikki dekstraanipitoiset molekyyliliuokset suorittavat pääasiassa tilavuutta korvaavaa funktiota, joka vaikuttaa keskeiseen hemodynamiikkaan. Veren tai plasman akuuttiin häviöön liittyy kuitenkin perifeerisiä verenkiertohäiriöitä, jotka edellyttävät veren reologisten ominaisuuksien korjaamista. Reologiset valmisteet sisältävät pienimolekyylipainoisia dekstraaneja.
Reopoligljukin. Reopoliglyukiini - 10% dekstraanikolloidiliuos, jossa on keskimääräinen mooli. paino on 30 000 - 40 000. Se koostuu pienimolekyylipainoisesta dekstraanista (100 g), natriumkloridista (9 g), glukoosista (60 g), injektionesteisiin käytettävästä vedestä enintään 1000 ml: aan. Suhteellinen viskositeetti - 4-5,5; pH 4-6,5. Lääkkeen osmolaarisuus 0,9%: n natriumkloridiliuoksella 308 mosm / l ja 667 mosm / l, jos lääke on 0,9% natriumkloridiliuosta glukoosin kanssa.
Dekstraanit moolilla. pienen molekyylipainon omaavan dekstraanin ryhmään kuuluvat 40 000 ja sitä pienemmät. Ne tarjoavat suurimman, mutta lyhyen aikavälin vaikutuksen. Korkean konsentraationsa ansiosta pienimolekyylipainoisilla dekstraaneilla on nopea ja tehokas laajennusvaikutus. Vettä sitova voima ylittää fysiologisen voiman sitoutumiseen veriproteiineihin, mikä johtaa nesteen liikkumiseen interstitiaalista sektorista verisuoniin, 1 g reopolyglukiinia sitoo 20-25 ml vettä. Plasman tilavuuden nousu, kun käytetään dekstraania 40, on voimakkain ensimmäisten 90 minuutin kuluttua annostelusta. Reopolyglucin-voltaattinen kerroin on noin 1,4. 6 h infuusion jälkeen reopolyglukiinin pitoisuus veressä laskee noin 2 kertaa, jopa 80% lääkkeestä erittyy virtsaan ensimmäisenä päivänä. Reopoliglyukiinilla on voimakas hajoamisteho verihiutaleille. Se muodostaa molekyylikerroksen verisolujen pinnalle, solukalvoille ja verisuonten endoteelille, mikä vähentää intravaskulaarisen hyytymisen riskiä ja DIC: n kehittymistä. Tämän toiminnan kielteinen puoli on verenvuodon mahdollisuus. Tällaisten komplikaatioiden vaara lisääntyy, kun sekä pienet että keskisuuret molekyylidekstraanit (yli 1,5 litraa aikuisille) nimitetään suuriksi annoksiksi.
Indikaatiot reopolyglukiinin antamisesta: mikropiiristyshäiriöt etiologiasta riippumatta (sokki, palovamma akuutin jakson aikana, sepsis jne.), Taipumus hypercoagulaatioon ja tromboosiin.
Anafylaktoidiset reaktiot ja muut komplikaatiot, jotka liittyvät reopolyglukiinin infuusioihin, ovat harvinaisia ja yleensä ne voidaan helposti eliminoida "standardihoidolla".
Reopolyglukiinin vieraat analogit: reomacrodex, longasteril-40, reofuziini, reodex ja muut poikkeavat kotimaisista suoloista ja kapeammasta fraktioiden jakautumisesta.
Liivate. Gelatiini on suurimolekyylipainoinen, vesiliukoinen eläinaine, joka ei ole täydellinen proteiini. Toisin kuin muut proteiinit, sillä ei ole spesifisyyttä ja sitä käytetään siksi veren korvaajana.
Zhelatinol. Gelatinoli - 8% osittain hydrolysoitua syötävää gelatiiniliuosta. Sisältää eri molekyylipainoisia peptidejä. Keskimääräinen mol. sen massa on 20 000. Suhteellinen viskositeetti on 2,4-3,5; tiheys 1,035; CODE 220-290 mm vettä; pH 6,7-7,2.
Gelatinolin vaikutusmekanismi johtuu sen kolloidisista ominaisuuksista. Veden sitoutumiskyky gelatiinin liuoksissa on pienempi kuin dekstraanien, ja laajentimen vaikutus on epätyypillinen. Aktiivinen toiminta kestää vain muutaman tunnin. 24 tunnin kuluttua verenkierrossa on jäljellä vain gelatiinia. Gelatiiniliuoksilla on pienempi tilavuus korvaa kapasiteetti verrattuna dekstraaniin, voltaattinen kerroin on 0,5. Ne jakautuvat nopeammin solunulkoiseen tilaan, mikä tekee siitä vähemmän vaarallisen sydämen ylikuormituksen mahdollisuuden kannalta. Kun gelatiinia otetaan käyttöön, hemodiluutio vaikuttaa veren hyytymistä häiritsemättä. Gelatinolin anto on tarkoitettu hypovolemialle, myös hyytymishäiriöillä. Osittain pilkottu gelatiini poistuu lähes kokonaan munuaisista. Kun gelatiinia otetaan käyttöön, polyuria kehittyy suhteellisen alhaisella virtsan tiheydellä ja nopeuttaa myrkyllisten metaboliittien poistumista. Tämän detoksifikaatiotoiminnan toteuttamisen edellytys on munuaisten riittävä erittymistoiminto. Osa syötetystä gelatiinista pystyy jakamaan ja muodostamaan pienen määrän energiaa.
Vieraan analogit: plasmagel, hemozhel, neoplasmagel, physiogel; Helifundol, Hemacel, modifioitu nestemäinen gelatiini (IFJ) jne.
Tärkkelystä. Viime vuosina etoksyloidun tärkkelyksen perusteella saatujen kasviperäisten veren korvaavien aineiden osittainen hydrolyysi on osoittanut laajaa käyttöä. Nämä lääkkeet eivät ole myrkyllisiä, eivät vaikuta negatiivisesti veren hyytymiseen eivätkä aiheuta allergisia reaktioita. Niillä on läheinen rakenteellinen affiniteetti glykogeenille, mikä selittää hydroksietyylitärkkelyksen korkean siedettävyyden elimistössä. Pystyy hajottamaan vapauttamattomalla glukoosilla. Toisin kuin dekstraaneilla, hydroksietyylitärkkelyksen molekyylipaino on huomattavasti suurempi, mutta tämä ei ole välttämätöntä sen ominaisuuksien arvioinnissa. Hemodynaamisissa ja anti-sokkivaikutuksissaan tärkkelysliuokset ovat samanlaisia kuin dekstraanit. Verenkierron kesto ja hydroksietyylitärkkelyksen volemiset ominaisuudet riippuvat molekyylipainosta ja substituutioasteesta. Joten, kun korvausaste on 0,7 joka 10 yksikköä. glukoosi sisältää 7 hydroksietyyliryhmää. Kun substituutioaste on 0,7, lääkkeen poiston puoliintumisaika on korkeintaan 2 päivää 0,6-10 tuntia ja 0,4-0,55 - jopa vähemmän. 6% hydroksietyylitärkkelyksen kolloidinen vaikutus on samanlainen kuin ihmisen albumiini. 1 litran plasmasterolin (mol. Paino 450 000, substituutioaste 0,7) infuusion jälkeen plasman tilavuuden kasvu jatkuu yli 6-8 tunnin ajan Tärkkelysliuosten, erityisesti plasmiinin, infuusiot vaikuttavat systeemisen ja keuhkojen perifeerisen verisuoniresistenssin vähenemiseen. Toisin kuin heterogeenisissä kolloidisissa liuoksissa ja kuten ihmisalbumiinissa, 6% hydroksietyylitärkkelys kasvaa lievästi keskimääräistä keuhkopainetta samalla kun se lisää sydämen systolisen tilavuuden merkittävää kasvua. Plasmsteril aiheuttaa veren hyytymisen lievää hidastumista fysiologisissa parametreissa ja torjuu leikkauksen jälkeisen patologisen hypercoagulaation. Plasmasterinfuusio stimuloi munuaisten toimintaa ja stimuloi diureesia.
Tällä hetkellä kehitetty ja laajalti käytetty, erityisesti ulkomailla, liuokset (3%, 6%, 10%) molekyylipainosta hydroksietyylitärkkelystä moolilla. paino 200 000 ja korvausaste 0,5. Moolin lasku. massa ja substituutioaste vähentää liuoksen kiertoaikaa plasmassa. Kolloidisen konsentraation lisääminen parantaa alkuperäistä tilavuusvaikutusta. Kolloidin keskimääräisen molekyylin luonteen takia ei voi pelätä merkittävää hyperonootista vaikutusta. Spesifisten reologisten ja antitromboottisten ominaisuuksien vuoksi näillä väliaineilla on positiivinen vaikutus mikroverenkiertoon, normalisoidaan verihiutaleita ja plasman hyytymistä lisäämättä verenvuotoriskiä. Kaikki edellä mainitut antavat meille mahdollisuuden suositella hydroksietyylitärkkelysvalmisteita, joita ei käytetä ainoastaan tilavuuden ja iskunpuutteen ehkäisyyn ja hoitoon, vaan myös tromboembolian ehkäisyyn ja perifeeristen verenkiertohäiriöiden hoitoon.
Wolekam on kotimainen tuote, joka on valmistettu etoksyloituneen tärkkelyksen perusteella. Hänen mol. paino 170 000 ja korvausaste 0,55-0,7. Ominaisuuksien mukaan se on lähellä Japanin lääkettä.
Plasmasteril (Fresenius) - 6% hydroksietyylitärkkelystä, he sanovat. paino 450 000, korvausaste 0,7.
HAES-steril ("Frezenius") - liuos, jossa on keskipitkän molekyylin hydroksietyylitärkkelystä. Mol. paino 200 000, substituutioaste 0,5.
AUTOGENO COLLOID SOLUTIONS
Autogeeniset kolloidiset liuokset sisältävät plasman, albumiinin, proteiinin ja veren.
Veriplasma sisältää 90% vettä, 7-8% proteiinia, 1,1% ei-proteiinia sisältävää orgaanista ainetta ja 0,9% epäorgaanista ainetta. Suurin osa plasmasta on albumiinia.
Native plasma. Kaikista viitteistä huolimatta natiivin plasman käyttöä vaikeuttaa lyhyt säilyvyys (jopa päivä), hepatiitti B -virusten ja AIDSin tartunnan mahdollisuus.
Tuoreella jäädytetyllä plasmalla on useita etuja natiiviin plasmaan verrattuna. Sitä voidaan säilyttää -30 ° C: n lämpötilassa vuodessa suljetussa pakkauksessa. Ilman plasman puutteita ja sisältää lähes kaikki hemostaattisen järjestelmän tekijät.
Tuoreen jäädytetyn plasman käyttöaiheet ovat massiivinen veren ja plasman häviäminen, kaikki palovammojen vaiheet, septiset prosessit, vakava trauma, puristussyndrooma, johon liittyy akuutin munuaisten vajaatoiminnan uhka. Se on DIC-oireyhtymässä valittu lääke. Tuoreen jäädytetyn plasman transfuusio on osoitettu koagulopatiaa varten, jolla on puutos II, V, VII, XIII ja hepariinihoito tromboosin hoidossa. Suurten määrien tuoreen jäädytetyn plasman käyttö on kiinteä osa vakavan trauman, puristusoireyhtymän intensiivihoitoa. Verrattuna muihin autogeenisiin kolloidisiin liuoksiin tuoretta jäädytettyä plasmaa on kaikkein kuluttavin osa kiireellisen sairaanhoidon aikana luonnonkatastrofien alueilla.
Veren hyytymisen aktivaattoreiden vapautuminen tuhoutuneista kudoksista vereen on todellinen uhka ARF: n kehittymiselle. Näissä tapauksissa tuoreen jäädytetyn plasman mahdollinen varhainen käyttö, hyytymistä estävän järjestelmän kantokertoimet, luonnolliset verihiutaleiden vastaiset aineet ja plasminogeeni osoitetaan. Tuore jäädytetty plasma on erittäin tehokas hemodynamiikan kolloidinen ympäristö. Tämä veren komponentti korvaa useimmiten erilaisten proteiinien häviämisen. Sitä voidaan käyttää terapeuttisen plasmanvaihdon aikana.
Infusoitavan plasman annos määritetään patologisesti ja se vaihtelee välillä 100 ml - 2 litraa päivässä tai enemmän [Zhiznevsky Ya.A., 1994]. Ennen transfuusiota tuore jäädytetty plasma sulatetaan vesihauteessa 35 - 37 ° C: n lämpötilassa. Sen pitäisi olla läpinäkyvä, olki keltainen, ilman sameutta, hiutaleita ja fibriinifilamentteja. Se tulee kaataa välittömästi. Ruiskutusnopeus tiputuksesta suihkeeseen. Sen on oltava yksi ryhmä potilaan veren kanssa. Pakollinen biologinen näyte: ensimmäisen 10 - 15 ml: n plasman suihkutus, potilaan seuranta 3 minuutin ajan; jos potilaan tilannetta ei muuteta - 10 - 15 ml: n plasman injektio ja 3 minuutin mittaus: jos reaktiota ei tapahdu, näyte suoritetaan kolmannen kerran. Jos potilas ei reagoi mihinkään näytteisiin joko subjektiivisesti tai objektiivisesti, näytettä pidetään negatiivisena ja plasmansiirtoa voidaan jatkaa. Kontraindikaatio plasmaliuosten nimittämiseen on potilaan herkistyminen proteiinin parenteraaliseen antamiseen.
Tiivistetyllä natiivilla plasmalla on selvempiä hemostaattisia ominaisuuksia. Verenvuodon keskimääräinen annos on 5-10 ml / kg / vrk; proteiinipuutoksen tapauksessa 125-150 ml / vrk 2-3 päivän taukoilla.
Antistafylokokki-ihmisen plasmaa käytetään coccal-patogeenisen kasviston aiheuttamien pyöreiden septisten komplikaatioiden hoitoon.
Albumiini on ihmisen plasman fraktioitu valmiste. Saatavana injektiopulloissa 5%, 10% ja 20% liuoksessa.
Verialbumiini on tärkein kiertävä hieno proteiini. Hänen mol. massa 68 000–70 000. Albumiini ylläpitää korkeaa verikoodia ja edistää kudosnesteen vetovoimaa ja säilymistä verenkierrossa. Osmoottisella paineellaan 1 g albumiinia vastaa 18 ml nestemäistä plasmaa, 25 g albumiinia vastaa 500 ml plasmaa.
Albumiini osallistuu veren ja kudosten väliseen vaihtoon, on proteiinien ravitsemusvaraus ja yleinen entsyymien, hormonien, toksiinien ja lääkkeiden kuljetusväline. Sillä on merkittävä rooli plasman CODE: n ylläpitämisessä, joten se on erityisen välttämätöntä, kun veren hybridialemian aiheuttama plasman tilavuus vähenee; 5% albumiiniliuos antaa saman verenpaineen kuin plasmassa. Mitä suurempi liuoksen konsentraatio on, sitä suurempi sen tilavuus korvaa sen. 100 ml: n 20% albumiiniliuoksen vaikutus vastaa noin 400 ml: n plasman vaikutusta. Dehydraation aikana 10%: n ja 20%: n albumiiniliuoksen käyttöönotto on yhdistettävä 2-3-kertaisiin kiteisiin polymeeriliuoksiin.
Indikaatiot albumiiniliuosten nimittämiseksi: akuutti veren ja plasman häviäminen, plasman tilavuuden pieneneminen, proteiinikatabolia ja erityisesti hypoalbuminemia. Antotaajuus vaihtelee hyvin hitaasta infuusionopeudesta suihkusuihkeeseen. Kohtalainen hypoalbuminemia on päivittäinen kokonaisannos 100-200 ml 5% tai 10% liuosta. Merkittävämmän proteiini- ja hypovolemiatappion myötä päivittäinen annos voidaan nostaa 400, 600 ja jopa 1000 ml: aan. On suositeltavaa suorittaa biologinen näyte.
Proteiini on pastöroitu 4,3 - 4,8%: n plasman proteiiniliuos, joka koostuu albumiinista (75-80%), globuliinista (20-25%), johon on lisätty ferrialbuminaattia ja erytropoieettisia aineita. Ominaisuuksiensa mukaan proteiini on välissä plasman ja albumiinin välillä. Proteiiniliuoksen infuusioihin voi liittyä allergisia reaktioita, joten on suoritettava biologinen testi ja tarkkailtava infuusion hidas.
Verellä, toisin kuin muilla lääkkeillä, joilla on tilavuutta korvaava vaikutus, on rajoitettu hemodynaaminen vaikutus. Verensiirtoon veren ja punasolujen massassa hemokonsentraatio kasvaa, mikä heikentää kapillaariveren virtausta, erityisesti shokissa ja alhaisessa verenpaineessa. Kapillaarisessa kerroksessa tapahtuva laskeuma voi aiheuttaa vastustamattoman vastustuskyvyn verenkiertoon. Tekijöitä, jotka rajoittavat veren käyttöä ensisijaisena väliaineena veren menetyksen ja sokin kannalta, ovat herkistymisen, suvaitsemattomuusreaktion, hyperammonemian aiheuttaman acidoosin, veren kaliumpitoisuuden lisääntyneen riskin, koaguloitumisen heikentymisen ja virusinfektioiden mahdollisuus.
Hätätapauksissa verensiirto suoritetaan estääkseen vaarallisen laskun globulaarisen tilavuuden ja siihen liittyvien häiriöiden kehittymisen veren hapensiirtofunktiossa. Verensiirron absoluuttinen indikaatio on Ht: n lasku 0,25-0,20: een. Koko luovuttajan veren siirron indikaatio on akuutti massiivinen verenmenetys veren komponenttien puuttuessa, kuten erytrosyyttimassa, pestyt punasolut, tuore pakastettu plasma. Kaikissa trauma, gastrointestinaalinen verenvuoto, toiminta jne. Aiheuttama akuutti verenvuodon jälkeinen anemia todettiin punasolujen siirtoa. Pestyjen punasolujen siirto on edullista anemisten tilojen tapauksessa potilailla, jotka ovat herkistäneet toistuvia verensiirtoja; potilailla, joilla on vaikea allerginen anamneesi; homologisen veren oireyhtymän kanssa. Verihiutaleiden massan verensiirto suoritetaan massiivisella veren menetyksellä ja massiivisella verenvaihdolla, jossa on syvä trombosytopenia aiheuttama hemorraginen diateesi; DIC: n kolmannessa vaiheessa. Leukosyyttien massansiirtojen indikaatiot ovat immuunipressiivisiä tiloja puhtaissa-septisissä prosesseissa, leukosyyttien puutos myelotoksisessa hematopoieettisessa masennuksessa.
CRYSTALLINE SOLUTIONS
Tähän ryhmään kuuluvat elektrolyyttien ja sokereiden infuusioliuokset. Näiden ratkaisujen avulla tarjotaan veden ja elektrolyyttien perus- (fysiologinen) tarve sekä veden, elektrolyytin ja happo-emäksen tasapainon korjaus. Toisin kuin kolloidiset liuokset, useimmat kiteiset liuokset poistuvat nopeasti verenkierrosta ja tulevat interstitiumiin tai soluihin niiden koostumuksesta riippuen.
Perinteisesti elektrolyyttien ja sokereiden (glukoosi tai fruktoosi) infuusioliuokset voidaan jakaa kolmeen ryhmään:
1) korvaavat ratkaisut (käytetään veren, veden ja elektrolyyttien häviön kompensointiin);
2) perusratkaisut (antavat veden ja elektrolyyttien fysiologisen tarpeen);
3) korjaavat ratkaisut (käytetään korjaamaan ionien, veden ja KOS: n epätasapainoa).
RATKAISUT
Isotonisen tilavuuden puutteen kompensoimiseksi käytetään polyelektrolyyttiliuoksia, joiden osmolaarisuus ja koostumus ovat lähellä plasman ja solunulkoisen nesteen koostumusta. Optimaaliset ratkaisut tähän tarkoitukseen ovat isotonisia ja isoionisia ratkaisuja, joilla on tasapainoinen koostumus. Valitettavasti vain harvoilla ratkaisuilla on samanlaiset ominaisuudet. Kokemus on kuitenkin osoittanut, että jopa epätasapainoisten ratkaisujen (Ringerin liuos, isotoninen natriumkloridiliuos) käyttö akuuteissa tilanteissa antaa positiivisia tuloksia. Näiden ratkaisujen tärkeimpinä kriteereinä tulisi olla isotonisuus tai kohtalainen hypertonisuus, riittävä osa solunulkoisen ympäristön muodostavista ainesosista.
Isotoninen (0,85–0,9%) natriumkloridiliuos (suolaliuos) oli ensimmäinen liuos, jota käytettiin veren menetyksen ja kuivumisen hoitoon.
1 l liuosta sisältää: Na + - 154 mmol, C1 - 154 mmol. Kokonaisosmolaarisuus on 308 mosm / l, mikä on hieman korkeampi kuin plasman osmolaarisuus. pH 5,5-7,0. Kloorin pitoisuus liuoksessa on myös korkeampi kuin tämän ionin pitoisuus plasmassa. Siksi sitä ei voida pitää täysin fysiologisena.
Sitä käytetään pääasiassa natriumin ja kloorin luovuttajana solunulkoisen nesteen häviämisessä. Se näkyy myös hypokloremiassa metabolisen alkaloosin, dehydraation ja hyponatremian aiheuttaman oligurian kanssa. Liuos yhdistetään hyvin kaikkiin veren korvikkeisiin ja veriin. Sitä ei saa sekoittaa erytromysiinin, oksasilliinin ja penisilliinin kanssa. Sitä ei voida käyttää yleisenä ratkaisuna, koska siinä on vähän vapaata vettä, ei ole kaliumia; liuos, lisää hypokalemiaa. Vasta-aiheet hypernatremiassa ja hyperkloremiassa.
Kokonaisannos - enintään 2 litraa päivässä. Laskimonsisäisesti, infuusionopeus on 4-8 ml / kg ruumiinpainoa tunnissa.
Ringerin liuos on isotoninen elektrolyyttiliuos, josta 1 l sisältää: Na + - 140 mmol, K + - 4 mmol, Ca + - 6 mmol, С1 - 150 mmol. Osmolariteetti 300 mosm / l. Tätä ratkaisua käytetään veren korvaajana viime vuosisadan lopusta. Ringerin ratkaisua ja sen muunnoksia käytetään laajalti esillä olevassa vaiheessa. Tämä on fysiologinen korvaava liuos, jolla on hieman voimakkaita happamia ominaisuuksia.
Käytetään korvaamaan solunulkoisen nesteen, mukaan lukien veren, menetys ja elektrolyyttikonsentraattien kantajaliuos. Vasta-aiheet hyperkloremian ja hypernatremian kanssa. Sitä ei pidä sekoittaateihin.
Annos - enintään 3000 ml / vrk pitkään laskimonsisäisenä infuusiona, jonka injektio on 120-180 tippaa / min 70 kg: n painokiloa kohden.
Suola-infuusio TsIPK - isotoninen elektrolyyttiliuos, joka sisältää erilaisia suoloja. Luotu toisen maailmansodan aikana akuutin verenmenetyksen hoitoon.
1 l liuosta sisältää: Na + - 138 mmol, K + -2,7 mmol, Ca + - 2 mmol, Mg2 + - 0,4 mmol, C12- - 144 mmol, SO4 "- 0,4 mmol, HCO3 - 1, 6 mmol Osmolariteetti 290 mosm / l.
TsIPK-suolan infusiini ja LIPK-3-liuos eivät ole menettäneet arvoaan tähän asti, ja niitä voidaan käyttää isotonisten ja hypertonisten nesteiden häviämiseen.
Isotoninen ja iso-ioninen liuos (ionosteroli - Fresenius) sisältää ioneja fysiologisesti optimaalisessa suhteessa (1 litra sisältää: Na + - 137 mmol, K + - 4 mmol, Ca + - 1,65 mmol, Mg + - 1,25 mmol, C1- - 110 mmol, asetaatti - 36,8 mmol, liuoksen osmolaarisuus (291 masm / l). Sitä käytetään ensisijaisena korvausliuoksena, kun plasmassa ja solunulkoisessa nesteessä on pulaa. Vasta-aiheet turvotuksessa, verenpainetta alentavassa kuivumisessa, vakavassa munuaisten vajaatoiminnassa.
Indikaatioista riippuen annostus 500-1000 ml tai enemmän päivässä annetaan laskimoon tiputusmenetelmällä nopeudella 3 ml / kg / h (70 tippaa / min 70 kg: n paino-osassa). Kiireellisissä tapauksissa enintään 500 ml 15 minuutissa.
Iso-ionista liuosta 5% tai 10% glukoosia (fruktoosia) käytetään hypotoniseen dehydraatioon, intravaskulaarisen tilavuuden puutteeseen. Osittain kattaa hiilihydraattien tarpeen. Vasta-aiheet hyperglykemiassa, hyperhydraatiossa, verenpainetta alentavassa dehydraatiossa ja metabolisessa asidoosissa. Annos määräytyy erityisen tilanteen mukaan. 3 ml / kg kehon painoa tunnissa.
Quartasol on isotoninen liuos, joka koostuu neljästä suolasta (Na + - 124 mmol / l, K + - 20 mmol / l, C1 - 101 mmol / l, HCO3 - 12 mmol / l) ja asetaatista - 31 mmol / l. Sitä käytetään korvausratkaisuna polyionihäviöille. Vasta-aiheet hyperkalemiassa, hypernatremiassa ja hyperkloremiassa.
Päivittäinen annos, enintään 1000 ml, riippuen ionogrammista. 3 ml / kg / h.
Laktasoli on fysiologinen korvaava liuos, jossa on lieviä emäksisiä ominaisuuksia. Toisin kuin natriumkloridin isotoninen liuos, Ringerin liuoksella on tasapainoinen elektrolyyttikoostumus kuin plasmassa.
1 l liuosta sisältää: Na + - 139,5 mmol, K + - 4 mmol, Ca2 + - 1,5 mmol, Mg + - 1 mmol, SG - 115 mmol, HCO3 - 3,5 mmol, laktaatti - 30 mmol. Osmolariteetti 294,5 mosm / L.
Lactasolin ja Ringerin samankaltainen laktaattiliuos tai Hartmannin liuos voi kompensoida hydroionisen tasapainon isotonisia häiriöitä. Ne on tarkoitettu korvaamaan solunulkoisen nesteen puute tasapainoisella happo-emäs-tasapainolla tai lievällä happoosiolla. Kun ne lisätään kolloidisiin liuoksiin ja erytrosyyttimassaan, tuloksena olevien seosten reologiset ominaisuudet paranevat. Natriumlaktaatin muuttumisen bikarbonaatiksi kehossa seurauksena tapahtuu lisääntyminen ja happoosiota pienenevä. Laktasolin positiiviset ominaisuudet vesi-elektrolyyttihäiriöiden korjaimena toteutuvat kuitenkin vain aerobisen glykolyysin olosuhteissa. Vaikeassa hapenpuutteessa laktasoli voi pahentaa laktaattihapon kehittymistä.
Laktasolin ja Ringerin laktaatin päivittäinen annos 2500 ml: aan. Nämä liuokset annetaan laskimoon keskimääräisellä nopeudella 2,5 ml / kg / h, ts. noin 60 tippaa / min.
Lactasol ja Ringerin laktaattiliuos ovat vasta-aiheisia verenpainetta alentavassa ylihydraatiossa, maksavauriossa ja laktaattihidoosissa.
PERUSRATKAISUT
Perusratkaisuihin sisältyvät elektrolyyttien ja sokereiden liuokset, jotka tuottavat päivittäin vettä ja elektrolyyttejä. Näiden ratkaisujen tulee sisältää tarpeeksi vapaata vettä, jotta ei-elektrolyyttihäviöt voidaan korvata hengityksen aikana ja ihon läpi. Samalla näiden ratkaisujen on vastattava elektrolyyttien perusvaatimuksiin tai korjattava pieniä häiriöitä elektrolyyttien koostumuksessa.
Perusliuos, jossa on runsaasti kaliumia ("Fresenius"), sisältää elektrolyyttejä, riittävä määrä vapaata vettä ja hiilihydraatteja. Se on monipuolinen emäksinen elektrolyyttiliuos, jota käytetään veden ja elektrolyytin tasapainon ylläpitämiseen. On osoitettu, että se täyttää kehon tarpeen veden ja elektrolyyttien suhteen.
1 l sisältää: Na + - 49,1 mmol, K + - 24,9 mmol, Mg + - 2,5 mmol, SG - 49,1 mmol, H2PO4- - 9,9 mmol, laktaatti - 20 mmol, sorbitoli - 50 g. Kalorit 200 kcal / l. Osmolariteetti 430 mosm / l.
Tämä liuos on vasta-aiheinen shokissa, hyperkalemiassa, munuaisten vajaatoiminnassa, vesimyrkytyksessä, sorbitolin suvaitsemattomuudessa, metanolimyrkytyksessä.
Liuos levitetään jatkuvan laskimonsisäisen infuusion muodossa. 180 ml / h annostusnopeus 70 kg: n painokiloa kohden. Keskimääräinen annos on 1500 ml / m kehon pinta-alaa.
Puolielektrolyyttiliuos, jossa on 5-prosenttinen glukoosiliuos (Fresenius), antaa käyttöön vettä ja elektrolyyttejä, joissa on pieni annos hiilihydraatteja. Käytetään veden häviämiseen (hypertoninen dehydraatio); nesteen menetys, huono elektrolyytit; hiilihydraattien osittainen tarve. Sitä voidaan käyttää elektrolyyttikonsentraattien kantajaliuoksena ja soveltuu lääkkeiden ratkaisuun.
1 l sisältää: Na + - 68,5 mmol, K + - 2 mmol, Ca2 + - 0,62 mmol, Mg + - 0,82 mmol, SG - 73,4 mmol, glukoosimonohydraatti injektiota varten - 55 g Osmolariteetti 423 mosm / l .
Sitä voidaan antaa laskimonsisäisenä jatkuvana infuusiona enintään 2000 ml / vrk, keskimääräinen nopeus on 3 ml / kg ruumiinpainoa / h.
Vasta-aiheet hyperglykemialla, ylimääräisellä vedellä kehossa, hypotoninen dehydraatio.
Elektrolyytti-infuusioliuos (Hartigin mukaan) tarjoaa tarpeen veden ja elektrolyyttien käyttöön. Suunniteltu kompensoimaan elektrolyytitöntä vettä ja valoelektrolyyttihäiriöitä. 1 l sisältää: Na + - 45 mmol, K - 25 mmol, Mg + 2 - 2,5 mmol, C1 - 45 mmol, asetaatti - 20 mmol, H2P04 - 10 mmol. Osmolariteetti 150 mosm / l.
Liuos on vasta-aiheinen hypotonisessa dehydraatiossa ja ylihydraatiossa, alkaloosissa, oliguriassa, sokissa.
Injektionopeus on 3-4 ml / kg ruumiinpainoa / h. Kokonaisannos 1000-2000 ml / vrk. Vältä veden yliannostusta.
5% glukoosiliuos on isotoninen ei-elektrolyyttiliuos, josta 1 l sisältää 950 ml vapaata vettä ja 50 g glukoosia. Jälkimmäinen metaboloituu H2O: ksi ja CO2: ksi. 1 l liuosta saa 200 kcal. pH 3,0-5,5. Osmolariteetti 278 mosm / l. Se on tarkoitettu hypertonisen dehydraation, dehydraation ja vapaan veden puuttumisen vuoksi. Muiden ratkaisujen lisäämisen peruste. Vasta-aiheet hypotonisessa dehydraatiossa ja ylihydraatiossa, hyperglykemiassa, suvaitsemattomuudessa, metanolimyrkytyksessä.
Annos määräytyy erityisen tilanteen mukaan. 4 ml / kg / h. On olemassa vaara, että vesi myrkyttää!
Glukoosiliuos 10% - ei-elektrolyyttinen liuos.
Osmolariteetti 555 mosm / l. 1 l liuosta antaa 400 kcal. Käyttöaiheet ja vasta-aiheet ovat samat kuin 5% glukoosiliuoksessa. 2,5 ml / kg / h: n käyttöönottoaste todisteista riippuen. On olemassa vaara, että vesi myrkyttää!
Perusliuoksina voidaan käyttää natriumkloridin isotonista liuosta, Ringerin liuosta, Ringerin liuosta - Locke, laktasolia ja muita isotonisia ja isoionisia elektrolyyttiliuoksia. Kaikki nämä ratkaisut eivät kuitenkaan pysty tarjoamaan kehon päivittäisiä tarpeita vedessä. Siksi niitä voidaan käyttää yhdessä glukoosin tai fruktoosin ei-elektrolyyttiliuosten kanssa, ottaen huomioon veden ja elektrolyyttien perustarpeet.
Fruktoosin 5% liuos, kuten glukoosiliuokset, on vapaan veden ja energian luovuttaja (200 kcal / l). Käyttöaiheet ovat samat kuin glukoosiliuoksissa. Tarjoaa ei-elektrolyyttisen veden korvaamisen kuumeen aikana, käytön aikana 10% fruktoosiliuosta käytetään erityisen laajasti pediatriassa. Vasta-aiheet, annokset ja antamisen nopeus ovat samat kuin glukoosiliuoksilla.
KORJAUKSET
Darrow-ratkaisu - korjaava liuos, jota käytetään kaliumin puutteen ja alkaloosin tapauksessa.
1 l Darrowin liuosta (Fresenius) sisältää: Na + - 102,7 mmol, K + - 36,2 mmol, C1 - 138,9 mmol. Osmolariteetti 278 mosm / l.
Käyttöaiheet: kaliumin puutos, alkaloosi, joka johtuu kaliumia sisältävän nesteen häviämisestä, kun on annettu salureettisia lääkkeitä ja kortikosteroideja.
Sitä käytetään enintään 2000 ml: aan päivässä pitkäaikaisen laskimonsisäisen infuusion muodossa. Injektionopeus on noin 60 tippaa / min.
Vasta-aiheet hyperkalemiassa ja munuaisten vajaatoiminnassa.
Elektrolyyttiliuoksia, joissa on 5% ja 10% glukoosiliuoksia ja korkea kaliumpitoisuus, käytetään korvaamaan kaliumpuutos ja oikea alkaloosi. Näitä liuoksia käytetään kalium- ja kloridihäviöissä (esimerkiksi mahalaukun menetys).
1 l elektrolyyttiliuosta, jossa on 5% glukoosiliuosta, sisältää: Na + - 80 mmol, K + - 40 mmol, C1 - 120 mmol, glukoosimonohydraatti injektointia varten - 55 g; 50 g glukoosia ilman kiteistä vettä. Kalorit 200 kcal / l, osmolariteetti 517 mosm / l. Sama liuos, jossa on 10-prosenttinen glukoosiliuos, antaa 400 kcal / l, sen osmolaarisuus on 795 m / l.
Annostus määritetään ionogrammitiedoilla. 2,5 ml / kg / h. Suuresta kaliumpitoisuudesta johtuen määritettyä antomäärää ei voida ylittää! Suurin annos: 2000 ml / vrk, jonka paino on 70 kg.
Nämä liuokset (Fresenius) ovat vasta-aiheisia acidoosissa, hyperkalemiassa, munuaisten vajaatoiminnassa, ylimääräisessä kehon vedessä ja diabeteksessa.
Klosoli on kaliumissa rikastettu isotoninen liuos. Natriumasetaatin läsnäolo sallii chlosolin käytön metabolisen asidoosin hoitoon. Tämä liuos on tarkoitettu hypokalemiaan ilman alkaloosia, natriumin ja kloorin häviämistä.
1 l liuosta sisältää: Na + - 124 mmol, K + - 23 mmol, C1 - 105 mmol; asetaatti - 42 mmol. Osmolariteetti 294 mosm / l.
Annos määritetään ionogrammitiedoilla. 4-6 ml / kg / h. Liuos on vasta-aiheinen hyperkalemiassa, metabolisessa alkaloosissa, ylihydraatiossa ja munuaisten vajaatoiminnassa.
Ionocell ("Frezenius") - infuusioliuos kalium- ja magnesiumasparaginaatin elektrolyyttien solunsisäisen häviön korjaamiseksi.
Määritä kaliumin ja magnesiumin yhdistetty puute. Sitä voidaan käyttää preoperatiivisissa, intraoperatiivisissa ja postoperatiivisissa jaksoissa 2-5 päivän ajan suurten kirurgisten toimenpiteiden jälkeen. Tämä liuos on tarkoitettu paralyyttiseen tukkeutumiseen, toipumisvaiheessa vakavien vammojen ja palovammojen jälkeen. Sitä käytetään myös diabeettisen kooman ja akuutin sydäninfarktin jälkeen sydämen rytmihäiriöillä.
1 l ionoselliliuosta sisältää: Na + - 51,33 mmol, K + - 50 mmol, Mg + - 25 mmol, Ca2 + - 0,12 mmol, Zn + - 0,073 mmol, Mn + - 0, mmol, Co - 0,04 mmol, C1- - 51,33 mmol, asparaginaatti - 100,41 mmol. Osmolariteetti 558 mosm / l.
Annostus ionogrammitietojen mukaan. Laskimonsisäinen infuusio laskimoon 1,5-2 ml / kg / h tai enintään 2100 ml / vrk, jonka paino on 70 kg. Injektionopeus 30 - 40 tippaa / min. Enintään 20 mmol kaliumia tunnissa.
Ionoselli on vasta-aiheinen vaikeaa munuaisten vajaatoimintaa, hyperkalemiaa, hypermagnesiumia, fruktoosi-intoleranssia ja sorbitolia, metanolimyrkytystä, fruktoosi-1,6-difosfataasin puuttumista.
Hypokloreemisen alkaloosin korjaamiseksi, erityisesti oliguriassa, käytetään natriumkloridin isotonista liuosta, joka sisältää ylimäärän klooria, happaman reaktion. Se on tarkoitettu kompensoimaan mahan mehun häviämistä, mutta se vaatii samanaikaisesti kaliumia.
Disoli on liuos, joka sisältää kahta suolaa: natriumkloridia ja natriumasetaattia. Se on tarkoitettu hyperkalemisen oireyhtymän ja hypotonisen kuivumisen korjaamiseen. Liuosta voidaan käyttää natriumin ja kloorin ja metabolisen asidoosin häviämisessä oligurian alkuvaiheessa dehydraation vuoksi.
1 l liuosta sisältää: Na + - 126 mmol, SG - 103 mmol, asetaatti - 23 mmol. Osmolariteetti 252 mosm / l.
Trisoli on isotoninen liuos, joka sisältää natriumkloridia, kaliumkloridia ja natriumbikarbonaattia. Käytetään Ringerin liuoksen korvikkeena, erityisesti metabolisessa asidoosissa.
1 l liuosta sisältää: Na + - 133 mmol, K + - 13 mmol, С1 - 98 mmol, НСО3 - 48 mmol. Osmolariteetti 292 mosm / l.
Acesol on suhteellisen hypotoninen suolaliuos, joka sisältää natriumia, kaliumia, klooria ja asetaattia. Sitä käytetään isotonisen dehydraation hoitoon, jossa on kohtalaisia muutoksia veden ja elektrolyytin tasapainossa. Sillä on alkalisoivia ja anti-shokki-vaikutuksia. Hidas antaminen mahdollistaa sen käytön perusliuoksena.
1 l liuosta sisältää: Na + - 110 mmol, K + - 13 mmol, C1 - 99 mmol, asetaatti - 24 mmol. Osmolariteetti 246 mosm / l.
SÄHKÖKONCENTRATIT (MOLAARISET RATKAISUT)
Syvän hypotonisen dehydraation, hyponatremian, hyperkalemian, hypokloreemisen alkaloosin alkuhoitoon käytetään natriumkloridin molaarista (5,84%) liuosta.
1 litra liuosta sisältää 1 mmol natriumia ja 1 mmol klooria. Osmolariteetti 2000 mosm / l. Se syötetään pyynnöstä, mutta ei nopeammin kuin 1 ml / min. Yhteensopimaton erytromysiinin, oksasilliinin kanssa. Vasta-aiheet hypernatremiassa, metabolisessa asidoosissa, taudeissa, jotka edellyttävät natriumrajoitusta.
Molaarinen (8,4%) natriumbikarbonaattiliuos on väkevää alkalointiliuosta, 1 ml: aan, josta 1 mmol bikarbonaattia ja 1 mmol natriumia sisältyvät. pH 7,0 - 8,5. Osmolariteetti 2000 mosm / l.
Sitä käytetään syvään metaboliseen asidoosiin, hypotoniseen dehydraatioon metabolisen asidoosin kanssa.
Vasta-aiheet alkaloosissa, hypernatremiassa, hengityselinten acidoosissa, sydämen vajaatoiminnassa, keuhkopöhössä, eklampsiassa. Yhteensopimaton dipyridamolin, penisilliinin, oksasilliinin, B-vitamiinien, neostigminan kanssa.
8,4%: n liuoksen annos (ml) = 0,3 x (-BE) x ruumiinpaino (kg). Kohtalainen happoosi ei vaadi korjausta. Natriumbikarbonaatin enimmäisannos ei saa ylittää 1 mmol / kg ruumiinpainoa. Injektionopeus on 100 ml 30 minuutissa.
Natriumkloridiliuos 7,5% - suolaliuoksen hypertoninen liuos (2400 mosm / l). Sitä käytetään vakavan GSH: n hoitoon ilman tai yhdessä dekstraanin 60: n kanssa. Suolaisen hypertonisen liuoksen kyky lisätä systeemistä BP: tä, CB: a, parantaa mikroverenkiertoa ja selviytymistä on osoitettu. GSH: lla siirretty tilavuus on noin 10% arvioidusta veren menetyksestä tai noin 4 ml / kg ruumiinpainoa. Annetaan voimakasta osmoottista vaikutusta, joka auttaa houkuttelemaan nestettä interstitium-astioihin ja soluihin, mikä selittää sen hemodynaamisen vaikutuksen. Anna 50 ml: n bolus 20-30 minuutin välein.
Molaarinen (7,49%) kaliumkloridiliuoksen liuos. Sitä lisätään vain laimennettuina sokereiden liuoksina, joissa on sopiva määrä insuliinia. 1 ml liuosta sisältää 1 mmol kaliumia ja 1 mmol klooria. Osmolariteetti 2000 mosm / l.
Se on tarkoitettu vakavaan kaliumpuutteeseen, metaboliseen alkaloosiin ja sydämen glykosidien yliannostukseen.
Vasta-aiheet: anuria ja oliguria, hyperkalemia, akuutti kuivuminen.
Aikuisten antamisnopeus on enintään 20 mmol kaliumia tunnissa! Kokonaisannos on enintään 2-3 mmol / kg / päivä.
Natriumglyserofosfaatti - konsentroitu liuos ampulleissa. Jokainen millilitra liuosta sisältää 1 mmol fosfaattia ja 2 mmol natriumia. Sitä käytetään fosfaattipuutteen tapauksessa.
Kalium-magnesium-L-asparaginaatti on väkevöity liuos, josta 1 ml sisältää 1 mmol kaliumia ja 0,25 mmol magnesiumia. Se on tarkoitettu hypokalemiaa ja hypomagnesemiaa varten solujen elektrolyyttien korvaamiseksi.
Käytetään vain lisäaineena, laimennetaan! Suurin annos on 150 mmol kaliumia päivässä.
Vasta-aiheet hyperkalemiassa, hypermagnesemiassa, vaikeassa munuaisten vajaatoiminnassa.
Magnesiumsulfaatin ehkäisyyn ja hoitoon käytetään magnesiumsulfaatin molaarista (12%) liuosta. Magnesiumin profylaktinen annos määräytyy tämän ionin päivittäisen tarpeen mukaan, ts. 5-15 mmol / m. 1 ml tätä liuosta sisältää 1 mmol magnesiumia ja 1 mmol sulfaattia. Liuoksen osmolaarisuus on 2000 mosm / L. Näin ollen magnesiumin puutteen ehkäisemiseksi tulisi antaa päivittäin 25 ml tätä liuosta, jos potilaan massa on 70 kg. Magnesiumin puutteen korjaamiseksi injektoidaan päivässä jopa 30 mmol magnesiumia muiden infuusioliuosten lisäaineina. On sallittua käyttää 25-prosenttista magnesiumsulfaattiliuosta, josta 1 ml sisältää 2 mmol magnesiumia.
Kalsiumkloridiliuosta 10% käytetään kalsiumin puutteen ehkäisyyn ja korjaukseen. Tämä liuos on lähellä kalsiumkloridin mooliliuosta (11%), josta 1 ml sisältää 1 mmol kalsiumia ja 2 mmol klooria. Osmolaarisuus on 3000 mosm / l. Näin ollen 10% tai 11% kalsiumkloridiliuos on väkevöity liuos, joka tulee pistää hyvin hitaasti, paremmin lisäaineena muihin infuusioliuoksiin. Kalsiumin päivittäinen tarve on 7-20 mmol / m kehon pinta-alaa. Kalsiumin puutteen korjaamiseksi tarvitaan suuria annoksia (taulukko 25.1).
Taulukko 25.1.
Ratkaisut [by Ya.A. Zhiznevsky, 1994]
| Molariliuokset | |||
| glukoosi | 18 | Glukoosi 1000 | 1000 |
| Kaliumfosfaatti disubstituoitu | 17,41 | Kalium 2000, fosfaatti 1000 | 3000 |
| Kaliumfosfaatti monosubstituoitu | 13,61 | Kalium 1000, fosfaatti 1000 | 2000 |
| Kaliumkloridi | 7,46 | Kalium 1000, kloori 1000 | 2000 |
| Kalsiumkloridi | 11,16 | Kalsium 1000, kloori 2000 | 3000 |
| Magnesiumsulfaatti | 12 | Magnesium 1000, sulfaatti 1000 | 2000 |
| Magnesiumkloridi | 9,53 | Magnesium 1000, kloori 2000 | 3000 |
| Natriumbikarbonaatti | 8,4 | Natrium 1000, hydrokarbonaatti 1000 | 2000 |
| Natriumlaktaatti | 11,4 | Natrium 1000, laktaatti 1000 | 2000 |
| Natriumfosfaatti disubstituoitu | 12,2 | Natrium 2000, fosfaatti 1000 | 3000 |
| Natriumfosfaatti monosubstituoitu | 12 | Natrium 1000, fosfaatti 1000 | 2000 |
| Natriumkloridi | 5,85 | Natrium 1000, kloori 1000 | 2000 |
| Kloorivetyhappo | 3,65 | 1000 vetyä, 1000 klooria | 2000 |
| Isotoniset liuokset | |||
| glukoosi | 5,5 | Glukoosi 3000 | 300,5 |
| Cadium-kloridi | 1,46 | Kalium 148, kloori 148 | 296 |
| Kalsiumkloridi | 1,1 | Kalsium 99, kloori 198 | 297 |
| Magnesiumsulfaatti | 11,75 | Magnesium 146, sulfaatti 146 | 292 |
| Magnesiumkloridi | 0,95 | Magnesium 99,5, kloori 199 | 298,5 |
| Natriumbikarbonaatti | 1,25 | Natrium 149, hydrokarbonaatti 149 | 298 |
| Natriumlaktaatti | 1,65 | Natrium 145, laktaatti 145 | 290 |
| Natriumkloridi | 0,85 | Natrium 145, kloori 145 | 290 |
| Hypertoniset ratkaisut | |||
| glukoosi | 10 | Glukoosi 555 | 555 |
| » | 20 | Glukoosi 1110 | 1110 |
| Kalsiumkloridi | 10 | Kalsium 901, kloori 1802 | 2703 |
| Natriumkloridi | 10 | Natrium 1710, kloori 1710 | 3420 |
| Magnesiumsulfaatti | 25 | Magnesium 2083, sulfaatti 2083 | 4166 |
Mannitoliliuokset (10% ja 20%) ovat heksatomisen mannitolialkoholin hyperosmolaarisia liuoksia, jotka stimuloivat diureesiä. Mannitolin 20% liuoksen osmolaarisuus 1372 mosm / l. Keho ei metaboloidu ja erittyy munuaisten kautta. Tärkein käyttöaihe on munuaisten vajaatoiminnan ehkäisy ja hoito, aivojen turvotus. Koska mannitoli aiheuttaa ohimenevää hypervolemiaa, sitä ei pidä käyttää akuutin sydämen vajaatoiminnan ja korkean CVP: n suhteen. Vasta-aiheet dekompensoidussa munuaisten vajaatoiminnassa.
Yksi annos 20% liuosta - 250 ml. Syötä nopeudella 250 ml 30 minuuttia. Päivittäinen annos - 1-1,5 g / kg, mutta enintään 100 g
Sorbitoliliuosta (40%) käytetään samaan tarkoitukseen kuin mannitoliliuoksia. Kerta-annos - 250 ml. 250 ml: n injektionopeus 30 minuutin ajan. Päivän aikana saman annoksen todistuksen mukaan 6-12 tunnin välein.
DETOKSIOINNIN RATKAISUT
Nämä infuusioväliaineet ovat vinyyliyhdisteiden pienimolekyylipainoisia kolloideja. Niiden pienen molekyylipainon omaavalla fraktiolla on ominaisuuksia, jotka tuovat ne lähemmäs proteiineja. Nämä liuokset sitovat kiertäviä toksiineja, parantavat veren reologisia ominaisuuksia ja niillä on diureettinen vaikutus, joka edistää toksiinien poistamista verenkierrosta. Koska useimmilla myrkyllisillä metaboliiteilla on mol. massa on noin 500-5000, niiden sitoutuminen on mahdollisia aineita suunnilleen samasta moolista. painon mukaan. Toksiinien sitoutuminen varmistetaan näiden synteettisten polymeerien suurella adsorptiokapasiteetilla.
Tähän ryhmään kuuluvat gemodez, gemodez-N, neo-gemodez, joka on luotu polyvinyylipyrrolidonin ja polydezin perusteella polyvinyylialkoholin perusteella. Näiden lääkkeiden vieroitusvaikutus paranee niiden suuren kolloidisen osmoottisen aktiivisuuden vuoksi, mikä johtaa lisääntyneeseen hemodiluutioon ja diureesiin toksiinien nopean eliminoinnin myötä polymeerin kanssa.
Hemodez - 6-prosenttinen liuos, jossa on pienen molekyylipainon omaavaa polyvinyylipyrrolidonia-H: a, on korkealla kompleksointiaktiivisuudella, on mol. paino 12 000 ± 2,700. Hemodezin koostumus, paitsi polyvinyylipyrrolidonia, sisältää natrium-, kalium-, kalsium- ja magnesiumkloridit, natriumbikarbonaatin. Veren reologisten ominaisuuksien parantamiseen liittyy sen alhainen viskositeetti (suhteellinen viskositeetti 1,5-2,1), uudelleen albuminaation ja veren ohenemisen vaikutus. Tämä vaikutus näkyy vain silloin, kun hemodynamiikassa ja shokissa ei ole kriittisiä muutoksia.
Gemodezan käytön indikaatiot ovat eri alkuperän myrkytyksiä, kurja-septisiä prosesseja, vakavia palovammoja, postoperatiivisen jakson katabolista vaihetta, eksogeenistä myrkytystä. Hemodez on vasta-aiheinen kardiopulmonaaliseen dekompensointiin, hemorragiseen aivohalvaukseen, keuhkoputkien astmaan ja akuuttiin nefriittiin.
Levitä gemodeza-liuosta hitaasti laskimonsisäisenä infuusiona 40-50 tippaa minuutissa annoksella, joka ei ylitä 5 ml / kg ruumiinpainoa päivässä (mieluiten kahdessa annoksessa). Lisääntymisnopeuden ansiosta ihon hyperemia, verenpaineen aleneminen, ilmanpuutteen tunne. Näissä tapauksissa hemodezin infuusio on lopetettava välittömästi.
Gemodesiksen vieraat analogit: periston-N, neokompensointiaine.
Polydez on 3-prosenttinen liuos, jossa on alhaisen molekyylipainon omaavaa alkoholia. Keskimääräinen mol. massa 10 000 ± 2000. Sillä on voimakas detoksifioiva vaikutus, myrkytön, apyrogeeninen, ei-antigeeninen. Matala laituri. massa edistää diureesin stimulointia ja sen nopeaa suodatusta munuaisissa. Reologinen vaikutus johtuu verisolujen hajoamisesta.
Liuoksen koostumus: polyvinyylialkoholi-H - 30 g; Na + - 154 mmol / l; C1 - 154 mmol / l. Osmolariteetti 308 mosm / l.
Osoitteet polydesis ja kontraindikaatiot ovat samat kuin hemodez.
Polydezia annetaan laskimoon vain tiputusmenetelmällä, jonka nopeus on enintään 20-40 tippaa / min. Aikuisten kokonaisannos on enintään 400 ml / vrk kahdessa annoksessa. Nopeutetulla annostelulla on mahdollista huimausta ja pahoinvointia.
Vakavien loukkaantumisten, pitkäaikaisen puristuksen, patologisten prosessien, jotka ilmenevät voimakkaan endotoksikoosin oireilla, ajoissa näiden lääkkeiden käyttö estää akuutin munuaisten vajaatoiminnan kehittymisen.
POLYFUNCTIONAALISEN TOIMINNAN INFUSIO-RATKAISUT
Joillakin uusilla infuusiovälineillä on selkeä polyfunktionaalinen vaikutus: hemodynaaminen, reologinen, vieroitus, diureetti jne. Polifunktionaalisen toiminnan lääkkeistä polyvisoliini, polyoksidiini, reoglyuman ja mafusol ovat löytäneet eniten käyttöä.
Polyvisol, joka on luotu polyvinyylialkoholin perusteella, mol. paino on 10 000, sillä on selkeä anti-shokki ja vieroitus.
Polyoksidiini, joka on muodostettu polyetyleeniglykolimolin perusteella. paino 20 000, jota käytetään sokin hoitoon. Tällä lääkkeellä on voimakas reologinen ja vieroitusvaikutus.
Reogluman - 10% dekstraaniliuos, jossa mol. paino on 40 000 0,9% natriumkloridiliuoksella ja 5% mannitoliliuoksella. Sillä on voimakas reologinen (intravaskulaarisen aggregaation väheneminen, parannettu mikroverenkierto) ja vieroitusvaikutus. Sitä käytetään vakaviin vammoihin, palovammoihin, verisuonikirurgiaan, elvytyksen jälkeiseen aikaan.
Injektoidaan laskimonsisäisesti nopeudella 40-60 tippaa / min, kun biologinen näyte on pakollinen. Ensimmäisten 10–15 minuutin aikana infuusionopeus ei saisi ylittää 5-10 tippaa / min, on suositeltavaa ottaa taukoja, jotta voidaan määrittää mahdollinen vaste lääkkeelle. Päivittäinen saanti aikuisille - jopa 400–800 ml.
Mafusol - on suolaliuoksen infuusioliuos, jossa on antihypoksantti - natriumfumaraatti. Fumaraatti metaboloituu elimistössä ATP: n tuotannolla, mikä on erityisen tärkeää anaerobista glykolyysityyppistä vakavien potilaiden hoidossa. Kliiniset tutkimukset ovat osoittaneet, että mafusoli on tehokas antihypoksinen aine ja eräänlainen kudosaineenvaihdunnan säätelijä. Samalla tällä lääkkeellä on anti-shokki-vaikutus.
KAASUJÄRJESTELMÄT KAASUN KULJETUSTOIMINNASSA
Tähän ryhmään kuuluvat lääkkeet, jotka voivat suorittaa hapen ja hiilidioksidin kuljetuksen ilman hemoglobiinin ja punasolujen osallistumista.
Akuutti massiivinen verenmenetys johtaa väistämättä muutoksiin veren ja kudoksen hypoksian hapenkuljetusjärjestelmässä. Jos akuutin hypovolemian ja siihen liittyvän verenkiertohäiriön hoidon ongelma ratkaistaan nyt hyvin onnistuneesti luomalla hemodynamiikka- ja anti-sokkitoiminnan infuusiovälineen merkittävä arsenaali, verenkierron punasolujen riittävän korvaamisen ongelma on vielä kaukana lopullisesta ratkaisusta. Sen ratkaisu riippuu uusien lääkkeiden - veren kaasujen kantajien - muodostamisesta ilman verisolujen osallistumista, ts. todellisia veren korvikkeita.
Monissa maissa: Japanissa, Yhdysvalloissa, Ranskassa, Englannissa ja Venäjällä valmistellaan ja valmistellaan täysin fluorattujen hiilivetyyhdisteiden - perfluorihiilivetyjen - pohjalta. Nämä ovat kemiallisesti inaktiivisia aineita, joiden kaikki vetyatomit korvataan fluoriatomeilla. Perfluorihiilivetyjen käyttömahdollisuutta on tutkittu vuodesta 1966 lähtien. Kokeessa todettiin, että hiiri, joka on täysin upotettu perfluorihiilivetyemulsioon, asui siinä useita tunteja. Hiirien veren korvaaminen perfluorihiilivetyemulsioon osoitti myös positiivisia ominaisuuksiaan. Vuonna 1979 perfluorihiilivetyjä käytettiin ensin infuusiona ihmisillä.
Vuonna 1973 Japanissa syntyi lääke Fluosol-DA-20, joka on täysin fluorattujen yhdisteiden emulsio, mukaan lukien perfluorodekaliini, perfluoritripryylyyliamiini, glyseriini, hydroksietyyli- tärkkelys, natrium-, kaliumkloridit, natriumbikarbonaatti.
Vuonna 1985 syntyi maassamme fluosolin kaltaisia perftorolivalmisteita.
Perfluorihiilivedyillä on huomattavia hapen kuljetusominaisuuksia. Ne voivat kuljettaa happea niille alueille, joiden verenkierto on vaikeaa. Perfluorihiilivetyjen suuri läpäisevyys johtuu siitä, että emulsiopartikkelien koko on pienempi kuin punasolujen koko. Siksi he ovat löytäneet sovelluksen sydäninfarktin ja muiden lisääntyneestä kovuudesta johtuvien sairauksien hoidossa.
Kaikilla ensimmäisen sukupolven perfluorihiilivetyjen ryhmään kuuluvilla lääkkeillä on yhteisiä haittoja: alhainen happikapasiteetti, alhainen stabiilisuus, pitkä retentio kehossa ja lyhyt verenkiertoaika verisuonikerroksessa. Kun kliiniset tutkimukset osoittivat reaktiivisuutta. Tällä hetkellä on käynnissä tutkimus pinta-aktiivisten aineiden perforoitujen orgaanisten yhdisteiden seuraavan sukupolven kehittämiseksi. On vaikea yliarvioida tarvetta luoda todellisia veren korvikkeita, jotka tarjoavat hapen kuljetustoimintoa ja pelastavat uhreja massatapaturmissa.
Yhteenvetotaulukossa esitetään infuusioliuosten ryhmien tärkeimpien edustajien ominaisuudet, niiden annokset, käyttöaiheet ja mahdolliset komplikaatiot. 25.2.
UUSIA PLASMA-VAIHTOJA
Haes-steriili (HAES-steri1, Fresenius Kabi) on, jossa on keskimääräinen mooli. paino 200 000 ja 50% korvaamalla molekyylin sidokset; keinotekoinen kolloidikompleksi, joka koostuu haarautuneista amylopektiiniketjuista.
Farmakologiset ominaisuudet: sillä on tilavuutta korvaava vaikutus ja positiivinen vaikutus systeemiseen hemodynamiikkaan, kapillaariverenkiertoon ja veren reologisiin ominaisuuksiin, se lisää plasman osmoottista painetta, auttaa eliminoimaan metabolisia häiriöitä. Veressä se jakautuu 70 000 molekyylin kokoon, stimuloi diureesia ja erittyy helposti munuaisissa.
HAES-sterilien käyttö on osoitettu kaikissa akuutin verenhukan, hemorragisen, traumaattisen ja polttavan sokin, akuutin hypovolemian ja kirurgisten toimenpiteiden yhteydessä veren määrän täyttämiseksi ja ylläpitämiseksi.
6% ja 10% HAE-sterililiuoksia valmistetaan 250 ml: n ja 500 ml: n pulloissa.
HAES-sterililiuoksen 6%: n liuoksella on keskimääräinen mol. paino on 240 000. Toiminnan keskimääräinen kesto on 3-4 tuntia 100% pehmeällä tasangolla.
HAES-sterililiuoksella, jossa on 10%, on keskimääräinen mol. paino on 200 000. Toiminnan keskimääräinen kesto on yli 3-4 tuntia, ja alustava taso on 145%.
HAE-sterililiuokset palauttavat nopeasti pienentyneen BCC: n, normalisoivat kapillaariveren virtauksen, antavat melko pitkän intravaskulaarisen vaikutuksen, vähentävät hematokriittia ja viskositeettia, eliminoivat plasman hyperkoagulatiiviset ominaisuudet. Allergisten reaktioiden riski on erittäin alhainen. Taulukko 25.2.
Infuusioliuokset