Vyhliadky na produkciu systémov transfúzie krvi
Newchemistry: Aké transfúzne systémy vyrábate? JSC "Syntéza", Kurgan: Vyrábame systémy pre ...
Vážení kolegovia, v tomto článku by som rád vyjadril základné princípy infúznej terapie (IT) v prednemocničnej fáze z pohľadu anesteziológa-resuscitátora.
V komprimovanej forme zvážime fyziologický základ infúznej terapie, najbežnejší v praxi SMP, infúznych médií, indikácií pre IT, v niektorých konkrétnych prípadoch IT. Ospravedlňujem sa za možné množstvo niektorých schém a vzorcov (snažil som sa ich čo najviac znížiť), ale v mojom hlbokom presvedčení je to správne pochopenie základov IT.
Toto môže byť ďalej rozdelené na intracelulárne alebo extracelulárne, ako je uvedené nižšie. Tekutá terapia je indikovaná buď vtedy, keď sa tekutina stratí v ktorejkoľvek časti týchto oddelení alebo existuje riziko straty tekutín. Závažnosť straty kvapaliny a priestoru, z ktorého bola stratená, ovplyvňuje voľbu kvapaliny a rýchlosť, s akou je potrebné vstúpiť. Ak sa terapia tekutinou vykonáva ako liečba, je nevyhnutné diagnostikovať a liečiť základný stav.
Hypotenzia Hypovolémia Elektrolyt, poruchy metabolizmu a kyslé bázy Znížený prísun kyslíka Geriatrickí pacienti s rizikom zlyhania orgánov. Pohyb je spôsobený koncentračným gradientom v dôsledku rôznych koncentrácií rozpustenej látky na každej strane membrány. Koncentrácia rozpustenej látky zabraňuje pohybu vody cez membránu. Tonicita je termín používaný na porovnanie osmotického tlaku rôznych roztokov. Hypotonická hladina pod plazmou. Izotonický roztok je roztok, ktorý má osmotický tlak, rovnako ako v plazme. Hypertonický roztok je roztok, ktorý má osmotický tlak vyšší ako plazma. Patologická dilatačná kapacita obehového systému a následne relatívny pokles cirkulujúcej krvi.
Infúzna terapia je teda parenterálna tekutá terapia, ktorej hlavným účelom je obnoviť a udržať objem a kvalitatívne zloženie tekutín vo všetkých vodných priestoroch tela.
Začnime s fyziológiou metabolizmu vody. Treba jasne pochopiť, že všetka voda v ľudskom tele sa sústreďuje v niekoľkých sektoroch, pričom výmena medzi nimi sa riadi zákonmi osmózy. Nižšie je zjednodušený diagram.
Pri výpočte potreby tekutín pre pacienta existujú 3 elementy. Prebiehajúce náklady na výmenu. , Substitúcie sú vypočítané na základe úrovne dehydratácie. Dehydratácia je založená na klinickom hodnotení každého jednotlivého pacienta. Na hodnotenie sa najčastejšie používa kožný stan. Na výpočet množstva potrebného na výmenu v rámci 24-hodinového obdobia sa použije percentuálna dehydratácia v nasledujúcom výpočte.
Údržba je základná sadzba, ktorú pacient potrebuje počas 24 hodín. Straty prúdu sa vypočítajú na základe predpokladaného množstva tekutiny, ktorú pacient stratil počas 24 hodín. Časté straty zahŕňajú vracanie a hnačku. To je často užitočné, ak majitelia môžu dať podrobný príbeh, pretože to uľahčuje predpovedať štruktúru strát. Niektorí pacienti nemusia mať trvalé straty, a preto tento krok možno preskočiť. Na výpočet požiadavky na kvapalinu použite nasledujúci výpočet.
Celkové množstvo vody u ľudí klesá s vekom (u novorodencov je to 80% MT). Intracelulárna tekutina je hlavnou časťou protoplazmy. Extracelulárna tekutina zahŕňa intravaskulárny sektor (ktorý je pre nás najdôležitejší z hľadiska IT) a intersticiálny sektor. Rozlišuje sa aj extracelulárny sektor (tekutina vo vnútri gastrointestinálneho traktu, kĺbové dutiny, pleurálna dutina, atď.), Ale zámerne som ho nezahrnula do systému, aby som to zjednodušila. Denná potreba vody u dospelých je v priemere 2 - 3 litre (pri absencii zvýšenej spotreby organizmom - napr. Fyzickej práce). Tekutina sa zvyčajne vylučuje obličkami (3/5 celkového objemu tekutiny), cez tráviaci trakt (1/5) a cez kožu (tiež 1/5). Množstvo moču vylučované obličkami závisí predovšetkým od objemu extracelulárnej tekutiny, preto sa diuréza v resuscitácii tradične považuje za marker periférnej perfúzie.
Tieto výpočty sa potom kombinujú tak, aby poskytovali celkovú potrebu tekutiny počas 24 hodín. Toto sa potom dodatočne vypočíta v závislosti od toho, či sa používa odkvapkávacie čerpadlo alebo či sa rýchlosť kvapaliny nastavuje manuálne, ako je znázornené nižšie.
Fyziologická terapia môže byť monitorovaná pozorovaním tvorby moču, objemu balených buniek, celkového proteínu, slizničnej farby a krvného tlaku. Je tiež dôležité pozorovať známky edému, ako je pľúcny edém alebo ascites. Nesmie sa zastaviť, kým sa pacientova hydratácia nevráti do normálu, a pacient si môže nezávisle udržiavať normálnu úroveň hydratácie.
Pre nás je to tiež veľmi dôležité cirkulujúci objem krvi (BCC)čo je:
pre mužov 70 ml / kg;
pre ženy - 60 ml / kg.
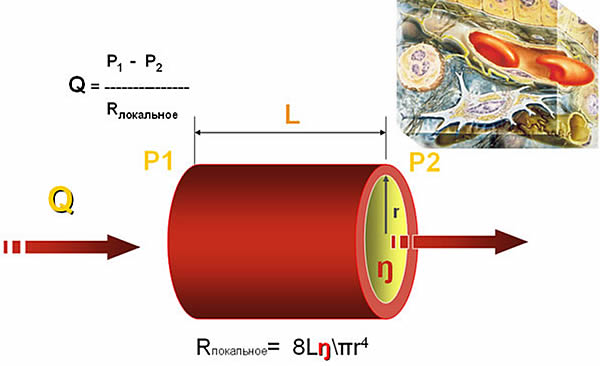
Krv cez cievy (zvyčajne mimo vetviacich bodov) prúdi laminárnym prúdením, čo znamená, že sa na ňu vzťahujú všetky jej zákony. Pre nás je veľmi dôležité najmä právo Poiseuille:
Vrodená metabolická acidóza, závažné ochorenie obličiek, kongestívne zlyhanie srdca, šok a dehydratácia, alkoholické ochorenia a použitie karboanhydrázy a inhibítorov amónia. Potreba rýchlej alkalizácie moču, napríklad v prípade otravy salicylátom a barbiturátom alebo pri sulfónamidovej nefropatii.
Činidlo Alkaliziruyushchy, ktoré prideľuje disociáciu iónov bikarbonátu. Zvyšuje sérum bikarbonát a pH v sére. Použitie liečiva so znížením pH v sére môže viesť k redistribúcii iónov draslíka v bunkách u pacientov s acidózou. In vitro 1 g liečiva neutralizuje približne 12 mEq kyseliny. Odstránenie iónu hydrogenuhličitanu závisí od potrieb organizmu, t.j. udržiavanie alebo vyrovnávanie acidobázickej rovnováhy. Prebytočný hydrogenuhličitan sodný sa rýchlo odstraňuje z tela, najmä obličkami, čo vedie k alkalizácii moču.
Q - prúd
Z tohto vzorca vyplýva, že viskozita tekutiny, polomer prierezu rúrky a jej dĺžka majú hlavný význam pre prúdenie. Všimnite si, že tlak je len jedným z premenných vzorcov. To naznačuje, že použitie samotného tlaku (BP, CVP, DZLK ....) ako ukazovateľa charakterizujúceho perfúziu je v podstate nesprávne.
Zásadný význam pre nás má aj závislosť toku na priemere a dĺžke rúry. Upozorňujeme, že pri znížení priemeru trubice o 2-krát sa prietok cez ňu zníži o 16-krát! Zvýšenie dĺžky trubice tiež negatívne ovplyvňuje prietok cez ňu.
Viskozita tiež významne prispieva k prietoku. Hlavným indikátorom zjednodušenia jeho viskozity pre krv je hematokrit. V tomto ohľade treba pripomenúť, že optimálny hematokrit v tomto aspekte je 0,30. Pri výbere medzi kryštaloidmi a koloidmi sa musí brať do úvahy aj viskozita roztokov - tieto majú vyššiu viskozitu, a preto pomalšie pretekajú, ceteris paribus.
Precitlivenosť na liečivo alebo na ktorúkoľvek z pomocných látok. Hypertermia a stavy, pri ktorých je sodík kontraindikovaný, napríklad s kongestívnym zlyhaním srdca, edémom, hypertenziou, eklampsiou, zlyhaním obličiek. Hypokalcémia, pri ktorej alkalóza môže spôsobiť trombózu. Prebytok chlóru v dôsledku zvracania. Pacienti s rizikom vzniku diuretického alkaloidu.
Pri ohrození hypokalémiou je potrebná zvýšená opatrnosť. Ak sodík nie je indikovaný a obličky nie sú narušené, je indikovaná alkalizácia roztokom trometamolu. Liek sa má používať opatrne u pacientov s dekompenzovaným kongestívnym zlyhaním srdca a inými stavmi edému alebo sodíka; s ťažkým zlyhaním obličiek a oligúria alebo anúria. Liek môže spôsobiť hypokalémiu a hypokalcémiu. Hypokalémia môže spôsobiť metabolickú alkalózu a hypokalcémia spôsobuje talasémiu a metatarzálne zmenšenie.
V súčasnosti sú hlavnými metódami podávania infúznych médií do krvného obehu intravenózne a intravenózne. Transfúzia roztokov do artérie, nehovoriac o ich subkutánnom podaní, je len historicky zaujímavá. Rôzni výrobcovia vyrábajú rôzne systémy na infúzie, periférne a centrálne venózne katétre, ihly na infúzie intraosseóz. Zvážte hlavné praktické aspekty ich výberu.
Aby sa znížilo riziko hypokalcémie a hypokalémie, mali by sa elektrolyty pred použitím vyrovnať. Liek sa má jemne vstreknúť do žily, pretože extravaskulárna injekcia sa môže objaviť po nekróze tkaniva. Rýchla injekcia hypertonického roztoku pre novorodencov a deti do 2 rokov môže spôsobiť hypernatrémiu, znížiť tlak mozgovomiechového moku a spôsobiť intrakraniálne krvácanie.
Bezpečnosť u gravidných žien nebola stanovená. Liek by mali používať iba tehotné ženy, ak očakávaný prínos preváži riziko poškodenia plodu. Pri dojčení sa vyhnite používaniu tohto produktu. Môžu existovať metabolické alkaloidy a tetanus, hypokalémia, vredy a nekróza tkanív, retencia vody a sodíka a edém pri vysokých dávkach, najmä u pacientov s renálnou insuficienciou, zlyhaním srdca a citlivosťou na retenciu sodíka a edém. Zvýšenie sodíka a zvýšenie množstva vody spôsobuje hypotermiu a hyperosmolaritu.
Systémy pre IV infúzie , Existuje jedno pravidlo - čím dlhší je systém, tým nižší je prietok. Je možné zdvihnúť nádrž s roztokom nad úrovňou telesa, čím sa zvýši tlak a tým aj prietok, ale možnosť tohto manévrovania v NSR stroji je obmedzená, malo by sa to chápať.
Nádrže na infúzne médiá. Tu sa vraciame k jednému boľavému predmetu pre domácu zdravotnú starostlivosť - pokračujeme v širokom používaní roztokov v sklenených nádobách, ktoré nielen zvyšujú hmotnosť nádoby a zvyšujú riziko poškodenia, ale tiež zvyšujú pravdepodobnosť rôznych druhov reakcií spojených s pacientom vstupujúcim do krvného obehu. , lipid A, ktorého roztoky sú často kontaminované počas ich prípravy. Riešenia v plastových vrecúškach sú ľahké, mobilné a veľmi vhodné pre použitie v praxi. S masívnym IT je možné z takýchto sáčkov naliať ich pod telo pacienta (samozrejme, úplne vyplniť systém IV, aby sa zabránilo vzduchovej embólii).
Počas kardiopulmonálnej resuscitácie a vysokých dávok sa môže vyskytnúť silná hyperosmolarita. Dávka liečiva závisí od acidobázickej rovnováhy a telesnej hmotnosti pacienta. Vzhľadom na riziko intrakraniálneho krvácania sa má roztok podávať v zriedenej forme. Liek nie je indikovaný na rutinné použitie, aby sa udržala srdcová frekvencia, napríklad počas resuscitácie.
Udržiavacia dávka by mala závisieť od terapeutickej odpovede na liek a výsledkov laboratórnych testov: acidobázická rovnováha. Anatomické vlastnosti koní z nich robia náročných pacientov z hľadiska diagnostiky aj liečby. Osobitná pozornosť by sa mala venovať histórii! Klinické vyšetrenie a dôkladné vyšetrenie pitvy uhynutých zvierat sú cenným nástrojom pre presnú diagnózu. Samozrejme, znalosť prírodných rastlín je tiež výhodou pri určovaní možného zdroja kontaminácie.
katétre , Periférne katétre sú dostupné v rôznych priemeroch. Mali by ste byť jasne informovaný o plánovanej rýchlosti a objeme infúzie av súlade s tým zvoliť priemer katétra. Pamätajte, že rýchlosť infúzie je určená priemerom najužšej časti systému pre IV injekciu; táto časť je spravidla katéter. Priemer žily a jej anatomická afilácia (periférna alebo centrálna) nehrá žiadnu úlohu v rýchlosti infúzie, ak je priechodnosť žily normálna. Okrem toho bude cez centrálny venózny katéter, vzhľadom na jeho väčšiu dĺžku v porovnaní s perifériou, rýchlosť infúzie (s rovnakým priemerom katétrov) nižšia. Z vyššie uvedeného vyplýva, že katetrizácia centrálnej žily na „zvýšenie rýchlosti infúzie“ s možnosťou inštalácie periférneho katétra s veľkým priemerom vyzerá ako úplne neodôvodnená invazívna manipulácia, ktorá môže viesť k mnohým život ohrozujúcim komplikáciám v podmienkach DGE.
Väčšina otravy vajcami je akútna, často postihuje mnohých členov štátu, takže sú skutočným problémom, považovaným za absolútne a vyžadujú dobrú koordináciu: stanovenie diagnózy, určenie zdroja, prijatie ochranných opatrení.
Samotná terapia je oporou, pretože diagnóza v toxikológii, najmä na zemi, nemôže byť vždy 100% bezpečná po potvrdení z laboratória - keď je príliš neskoro na antidotum, ktoré pre danú látku nemusí existovať. Ako bolo uvedené vyššie, väčšina toxínov súvisiacich s rastlinami nemá jednoznačné antidotum, takže jedinou možnosťou je deaktivácia. Tri princípy, ktoré sa týkajú týchto ochorení, sú pohotovostná terapia, symptomatická terapia a podporná liečba s opatrným sledovaním pacienta.
Farebné označenie periférneho katétra odráža jeho priemer:
Prietok cez katétre s rôznymi priemermi, ml / min:
Centrálne venózne katétre majú zvyčajne podobnú štruktúru; rozsah ich priemerov je podstatne nižší. Môžu byť vyrábané ako samotné, tak aj ako súčasť rôznych súprav na katetrizáciu centrálnych žíl. Posledná možnosť je najvhodnejšia.
Budú prezentované nižšie v schematickejšom formáte pre zjednodušené preskúmanie. V prípade potreby uvoľnenie dýchacích ciest. Treba poznamenať, že dýchacie úsilie sa zníži pred intoxikáciou alebo sa môže vyskytnúť tracheálna obštrukcia. Ak je to možné, analýza plynu by bola vhodná na dýchavičnosť, hypo- alebo hyperventiláciu alebo na podozrenie z porúch súvisiacich s kyselinou.
Podpora kardiovaskulárnych funkcií. Funkcia srdca je normálna len vtedy, keď je k dispozícii dostatočný objem cirkulácie, perfúzie tkaniva a správna acidobázická rovnováha. Barbituráty Respiračné Anaplet - sú veľmi kontroverzné, pretože majú krátku akciu. Benzodiazepíny, pozor na opätovné zavedenie! , Hypertermálna kontrola, častá u kŕčovitých pacientov, sa bude vykonávať agresívne a rýchlo: ľadové obklady, klystír studenej vodyprechladnutie intravenóznych tekutín, Nepoužívajte antipyretiká s otravou.
Intraosseous Infúzne ihly , Intraosyózny prístup sa v poslednej dobe stáva čoraz obľúbenejším a stáva sa metódou voľby pre pacientov na DHE s neprístupnými periférnymi žilami. Diskutujte túto tému na našich stránkach. Napriek tomu, že intraosseózny prístup je celkom možné urobiť pravidelnú ihlu s mandrínou (napríklad hrubou chrbticovou ihlou), je na tento účel ešte výhodnejšie použiť špeciálne zariadenia.
Neschopnosť zvracať situáciu sťažuje, ale dekontaminácia žalúdka je samozrejme povinná, ale v rámci logických limitov: nasogastrický prieskum s cieľom prepláchnutia viac ako hodinu alebo dvoch po požití toxínu je zbytočný. Samozrejme, v prípade zvierat v bezvedomí prestane výplach žalúdka. Ak sa tak stane, použijú sa veľké lumenové sondy na prípravu ešte hrubších častíc krmiva a veľmi veľkého množstva vody. Odporúča sa použiť požiarnu hadicu s nastaviteľným tlakom namiesto záhradných hadíc alebo iných improvizácií, najmä na výpočet množstva, ktoré ste zadali raz, a nie na podtlak.

Rýchlosť infúzie pre intraosseózny prístup tiež závisí od priemeru použitej ihly.
K výberu cievneho prístupu v podmienkach DHE je potrebné pristupovať veľmi opatrne. V prítomnosti normálnej periférnej žilovej siete by sa mala obmedziť na inštaláciu periférnych katétrov (jedného alebo viacerých). Absencia rozvinutej subkutánnej žilovej siete, keď je prístup do periférnych žíl buď úplne neprítomný alebo nedostatočný na inštalovanie dostatočného počtu katétrov požadovaného priemeru, ak existujú absolútne indikácie pre IT, vyžaduje implementáciu intraosseóznych alebo centrálnych venózny prístup, Vzhľadom na značný počet komplikácií je však potrebné vyhnúť sa katetrizácii centrálnych žíl v prednemocničných podmienkach. Nezabudnite na vonkajšiu jugulárnu žilu!
Lieky používané na IT sa nazývajú infúzne médiá. Nebudeme sa vyhýbať tradičnému rozdeleniu všetkých infúznych médií do kryštaloidov a koloidov, berieme do úvahy infúzne médiá podľa tohto princípu, ale oddelene tiež vyberáme skupinu krvných náhrad so špecifickým účinkom. Pochopenie, že autogénne koloidy sa nepoužívajú v praxi SMP, budeme uvažovať iba o syntetických drogách. Keď diskutujeme o niektorých liekoch, budeme diskutovať o takej veci ako o volemickom účinku - o schopnosti liečiva priťahovať vodu do cievneho lôžka z interstícia kvôli jeho vyššej osmolarite, čím sa zvyšuje intravaskulárny objem.
Kryštaloidnej. Táto skupina infúznych médií obsahuje roztoky elektrolytu a cukru. Najbezpečnejšie lieky z hľadiska vývoja možných reakcií počas transfúzie a dlhodobých účinkov. Osmolarita a ich zloženie sú blízke týmto parametrom plazmy a extracelulárnej tekutiny, preto kryštaloidným roztokom chýba volemický účinok. Niekedy po zavedení do vaskulárneho lôžka sú kryštaloidy rovnomerne rozdelené medzi črevné a intravaskulárne sektory, zatiaľ čo v intravaskulárnom sektore zostáva približne štvrtina vstreknutého objemu (pozri obrázok vyššie). Toto sa musí vziať do úvahy pri výpočte objemu a rýchlosti infúzie. Toto pravidlo sa nevzťahuje na roztoky glukózy, ale na túto otázku sa pozrieme neskôr.
izotonické
(0,85-0,9%) roztok chloridu sodného (fyziologický roztok) bol prvým roztokom použitým na liečbu straty krvi a dehydratácie.
1 1 roztoku obsahuje: Na + - 154 mmol, C1 - 154 mmol. Celková osmolarita je 308 mosm / l, čo je o niečo viac ako osmolarita plazmy. pH 5,5-7,0. Používa sa hlavne v hypovolemických stavoch najrozmanitejšej genézy, ako donor sodíka a chlóru v strate extracelulárnej tekutiny. Je to východiskové riešenie pre väčšinu podmienok vyžadujúcich IT. Roztok sa dobre kombinuje so všetkými náhradami krvi. Nie je možné použiť izotonické riešenie ako univerzálne riešenie v nemocničnom prostredí, pretože v ňom je málo voľnej vody, nie je draslík; roztok má kyslú reakciu a zvyšuje hypokaliémiu, ale toto pravidlo môže byť zanedbané v prednemocničnej fáze. Kontraindikované v prípadoch podozrenia na hypernatrémiu a hyperchlorémiu.
Ringerov roztok
- izotonický roztok elektrolytu, z ktorého 1 l obsahuje: Na + - 140 mmol, K + - 4 mmol, Ca2 + - 6 mmol, Cl - 150 mmol. Osmolarita 300 mosm / l. Toto riešenie sa používa ako náhrada krvi od konca minulého storočia. Ringerovo riešenie a jeho modifikácie sú v súčasnosti široko používané. Ide o fyziologický náhradný roztok s mierne výraznými kyslými vlastnosťami.
Používa sa pri hypovolémii rôzneho pôvodu, ktorá nahrádza stratu extracelulárnej tekutiny vrátane krvi. Kontraindikované pri masívnych popáleniach (draslík!), Podozrenie na hyperchlorémiu a hypernatrémiu.
Polyionické roztoky (ionosteril, plazmalit atď. \\ T.) majú podobné zloženie elektrolytov ako krvná plazma. Optimálne na nahradenie nedostatku extracelulárnej tekutiny (šok, hypovolémia).
Korektívne roztoky (disol, chlosol, acesol, sóda, atď.) menovaný len po analýze iónového zloženia plazmy a preto by sa v predhospitalálnej fáze nemal používať acidobázický stav.
Glukózové roztoky predtým používané na vyplnenie BCC hypovolémiou rôzneho pôvodu. Ich použitie na tento účel sa však v posledných rokoch úplne upustilo od skutočnosti, že po krátkom čase po podaní sa glukóza, ktorá prechádza všetkými cyklami metabolizmu, mení na voľnú vodu, ktorá prechádza do vnútrobunkového sektora. V súčasnosti je jedinou indikáciou na predpisovanie roztokov glukózy na DHE preukázaná hypoglykémia.
Koloidy. Zo zrejmých dôvodov budeme uvažovať iba o syntetických koloidoch. Koloidné roztoky obsahujú vo svojej kompozícii vysokomolekulárne látky s vysokým onkotickým tlakom, čo im umožňuje priťahovať tekutinu z interstícia do krvného obehu (volemický efekt). Použitie liekov tejto skupiny je podľa môjho názoru najodôvodnenejšie v hypovolemickom (traumatickom, hemoragickom) šoku 2. a 3. štádia, kedy nie je možné kompenzovať požadovaný objem samotnými kryštaloidmi z dôvodu ich nedostatočného počtu (na rozdiel od nemocnice, kde sa pacient ľahko dá vyliečiť) do jednej hodiny 3-4 litre kryštaloidov, nie všetky SMP brigády sa môžu pochváliť prítomnosťou takýchto zásob roztokov). Naopak, použitie niektorých koloidov v prvom štádiu šoku (keď je dehydratácia intersticiálneho priestoru patofyziologicky zaznamenaná) je nevýhodná, pretože zvyšuje prenos tekutiny z interstícia do cievneho lôžka. V terapii tohto štádia je kompenzovaný intersticiálny objem, preto je použitie kryštaloidov najviac opodstatnené.
Dextrany.
Prvé koloidy, ich analógy sa začali používať počas prvej svetovej vojny. Sú to látky, ktoré sa skladajú z polymérov glukózy s priemernou molekulovou hmotnosťou 40 000 (reopolyglukín) a 70 000 (polyglukin) D. Volemický účinok polyglucínu trvá 5-7 hodín, reopolyglukin - 1-2 hodiny. Deštrukcia s nízkou molekulovou hmotnosťou (reopolyglukín) má výrazný disagregačný účinok. Všetky dextrany sú v CIS veľmi bežné kvôli ich nízkym nákladom a sú stále široko používané zotrvačnosťou. Majú rad nevýhod, ktoré v prvom rade zahŕňajú negatívny účinok na hemokoagulačný systém (provokujú a posilňujú fibrinolýzu, inaktivujú šiesty faktor). Tiež by ste nemali zabúdať na negatívne účinky týchto liekov na renálny parenchým ("vypaľovanie dextránu"). Dextrany v tele sa metabolizujú extrémne pomaly a hromadia sa v retikulo-histiocytickom systéme. Alergické reakcie (vrátane tých smrteľných) sa vyskytujú pomerne často počas transfúzie dextranov a výskumníci posudzujú riziko vzniku smrteľnej alergickej reakcie na dextrány, ako aj riziko úmrtia na akútnu apendicitídu.
indikácie:nedostatok intravaskulárneho objemu (akútna hypovolémia). Rheopoliglyukín sa tiež používa na poruchy mikrocirkulácie rôzneho pôvodu.
Maximálna denná dávka prípravkov dextránu je 1000 ml.
prípravky:polyglukin, reopolyglukin, makrodex, reomacrodex atď.
Želatína a jej analógy.
Nájdené a sú široko používané. Obsahujú peptidy s rôznymi molekulovými hmotnosťami. Volemický účinok je nižší ako účinok dextranov a trvá len niekoľko hodín. Predtým sa predpokladalo, že želatínové prípravky neovplyvnili koagulačný systém, ale ukázalo sa, že to tak nebolo. Želatína predlžuje čas krvácania, zhoršuje tvorbu zrazenín a agregáciu krvných doštičiek. Zaujímavá situácia sa objavila aj kvôli hrozbe šírenia sa prostredníctvom želatínových prípravkov pôvodcu prenosnej spongiformnej encefalopatie (kravskej besnoty), ktorá nie je zničená bežnými sterilizačnými režimami.
Kombinované použitie liečiv dextránu a želatíny vedie k rozvoju krvácania, pretože ich negatívny vplyv na koagulačný systém sa vzájomne zvyšuje.
indikácie: akútnej hypovolémie.
Je nežiaduce používať želatínové prípravky v neskorých štádiách tehotenstva - keď sa používajú, endotelové lézie, zvýšenie jej permeability, zvýšenie uvoľňovania histamínu so všetkými následnými dôsledkami.
prípravky:želatín, gemozhel, IFJ.
Prípravky z hydroxyetylškrobu (HES).
Relatívne nová skupina koloidných krvných náhrad odvodených z amylopektínového škrobu (prírodný polysacharid). Molekula HES pozostáva z polymerizovaných zvyškov glukózy. Prípravky HES vykazujú výrazný volemický účinok, ktorého trvanie závisí od molekulovej hmotnosti prípravku a stupňa substitúcie. HEC sú netoxické, nemajú výrazný negatívny vplyv na koaguláciu krvi (hoci ich dávka počas hypokoagulácie sa má znížiť) a zriedkavo spôsobujú závažné alergické reakcie.
indikácie:akútnej hypovolémie.
Prípravky HES zahŕňajú: Refortan, Stabizol, HAES-ster, Volekam, atď.
Krvné náhrady so špecifickým účinkom. Tu sa dotknem niektorých liekov, ktoré nejako našli svoje použitie na DHE.
Osmodiuretiki.
Hlavnou indikáciou pre zaradenie do DHE je opuch mozgu. Bežne sa používa mannitol, hyperosmolárny roztok hexatomového alkoholu manitolu, ktorý stimuluje diurézu. V tele nie je metabolizovaný a vylučovaný obličkami.
kontraindikovanés dekompenzovaným zlyhaním obličiek, akútnym srdcovým zlyhaním, šokom.
Jedna dávka 20% roztoku - 200 - 400 ml. Zadajte 30-60 minút
Koloidy s detoxikačným účinkom. Zastaraná skupina liekov na báze polyvinylpyrolidónu a polyvinylalkoholu. Typickí predstavitelia: gemodez, neogemodez, polidez. Dávajú veľa vedľajších účinkov, začínajúc ťažkými pyrogénnymi reakciami a končiac poškodením parenchymálnych orgánov. V súčasnosti sa ich používanie neodporúča.
v súlade so všetkými týmito terapeutickými opatreniami.
9. Keď je pacient prijatý do nemocnice, poskytnite lekárovi informácie o tom, koľko, s akou rýchlosťou as akou rýchlosťou bol pacient prenesený. Všetky tieto informácie si prezrite na vizitke av sprievodnom liste.
Hypovolemický (hemoragický, traumatický) šok.
Infúzna terapia je hlavnou liečbou hypovolemického šoku. Všetky ostatné aktivity (imobilizácia, anestézia, špecifická terapia) majú druhoradý význam a vykonávajú sa iba na pozadí adekvátnej infúzie. Častou chybou je predpísať lieky proti bolesti pre šok bez podpory hemodynamickej infúzie, čo často vedie k katastrofickému kolapsu.
Pre orientáciu vo veciach objemu a rýchlosti infúzie pri hypovolemickom šoku som najviac ohromený schémou Americkej vysokej školy chirurgov, v ktorej sa výpočet objemu IT uskutočňuje na základe deficitu BCC. V súlade s touto schémou sa rozlišujú štyri triedy hypovolémie:
Strata krvi menej ako 10% BCC (menej ako 500 ml) nevyžaduje liečbu, je asymptomatická.
Clinic.1. trieda - klinika môže chýbať alebo je ortostatická tachykardia. V intersticiálnom sektore je nedostatok tekutín.
Stupeň 2 - ortostatická hypotenzia, úzkosť, mierna retardácia.
3. stupeň - arteriálna hypotenzia v horizontálnej polohe, oligúria, ohromujúci.
Stupeň 4 - ťažká hypotenzia, anúria, stupor a kóma.
Vždy si to pamätajte objem strata krvi rýchlosť Najnovšie. Fulminantná strata krvi 50% BCC môže viesť k okamžitej smrti pacienta kvôli rozvoju syndrómu "prázdneho srdca". Pacienti súčasne často dostatočne dobre znášajú dostatočne veľkú stratu krvi, natiahnutú v čase.
Nedostatok BCC je zhruba vypočítaný z tabuľky uvedenej vyššie.
Objem sa doplní kryštálovými a koloidnými prípravkami. Pri náhrade deficitu BCC kryštaloidnými prípravkami by mal byť ich objem 3 - 4 krát vyšší ako odhadovaný deficit BCC. Pri použití koloidov by sa ich objem mal rovnať dvom tretinám alebo celému deficitu BCC. V praxi sa používa kombinované použitie koloidov a kryštaloidov v pomere 1: 1, 1: 2, 1: 3.
Približná kompenzačná schéma v závislosti od triedy hypovolémie a deficitu BCC je uvedená v tabuľke.
Poznámka k tabuľke. Je jasné, že nie je potrebné hovoriť o akejkoľvek úplnej kompenzácii za stratu krvi v triedach 3 a 4 na DHE v neprítomnosti krvných produktov, avšak úlohou personálu pohotovostnej lekárskej služby je maximálne stabilizovať pacienta dostupnými riešeniami.
Nízkoobjemová infúzna terapia
V posledných rokoch sa rozšírila práve medzi pracovníkmi pohotovostných služieb. A to je pochopiteľné, pretože práve výška a rýchlosť kompenzácie bola vždy problematická pre pracovníkov v prednemocničnej fáze. Podstatou nízkoobjemovej infúznej terapie je použitie hypertonického roztoku chloridu sodného, \u200b\u200bktorý tým, že dramaticky zvyšuje osmolaritu plazmy, priťahuje vodu do krvného riečišťa, čím pomáha získať čas. Použitie hypertonického roztoku chloridu sodného pri hypovolemickom šoku, ako v experimente, tak na klinike, ukázalo jeho nesporné výhody.
Súčasne sa používajú heterogénne koloidné roztoky (10% dextrán-60-70 alebo hydroxyetylškrob), ktoré zvyšujú plazmatický onkotický tlak a tým majú hemodynamický účinok. Súčasné použitie hypertonického roztoku chloridu sodného a koloidov sa prejavuje kombinovaným účinkom spojeným so zvýšením osmolarity v plazme a onkotickým tlakom. Účelom použitia koloidov v tejto kombinácii je udržanie získaného intravaskulárneho objemu po dlhú dobu.
Hlavné účinky pozorované pri zavádzaní hypertonického chloridu sodného na minimá:
rýchlo zvyšuje srdcový výdaj adi;
zvyšuje efektívnu perfúziu tkaniva;
znižuje riziko oneskoreného viacnásobného zlyhania orgánov.
Zároveň by sme nemali zabúdať na nebezpečenstvo použitia fyziologických roztokov. Možné nebezpečenstvá pri ich použití zahŕňajú rozvoj hyperosmolárneho stavu, negatívny inotropný účinok (v dôsledku rýchlej infúzie), zvýšenú stratu krvi v prípade nevyriešeného krvácania.
Hlavným rozdielom tejto metódy je princíp „nízkoobjemového“, t. celkové množstvo tekutej kompenzácie za stratu krvi by malo byť mnohonásobne nižšie ako pri použití izotonických kryštálových roztokov.
Metóda nízkoobjemovej infúzie:
Celkový objem injekčného roztoku hypertonického chloridu sodného by mal byť 4 ml / kg telesnej hmotnosti, t. od 100 do 400 ml;
roztok sa injikuje frakčne 50 ml s krátkymi intervalmi (10 až 20 minút);
zavedenie fyziologického roztoku sa zmieša s 10% roztokom dextránu-60-70 alebo s prípravkami HES;
Zavedenie roztokov sa zastaví pri normalizácii krvného tlaku, stabilnej hemodynamike a ďalších príznakoch absencie šoku.
Kritériá účinnosti infúznej terapie pri hypovolemickom šoku:
Ak má pacient s hypovolemickým šokom insuficienciu myokardu (príznaky, ktoré môžu byť dyspnoe, vlhké potuchy v dolných častiach pľúc proti masívnej infúzii), vyžaduje pridanie inotropného nosiča (dopamínu). Chcel by som predovšetkým zdôrazniť, že zavedenie inotropných a vazaktivny liekov sa vykonáva až po aspoň čiastočnej úhrade BCC.
Dehydratácia rôznych genézií. Najčastejšie sa človek musí vyrovnať s izotonickou dehydratáciou (strata vody a solí v rovnakom množstve) počas črevných infekcií, nezvratného zvracania, hnačky, horúčky. Spravidla nevyžadujú rýchlu infúziu s veľkým objemom. Na kompenzáciu nedostatku tekutín sa kryštaloidné roztoky zvyčajne používajú v počiatočnej dávke 10 ml / kg telesnej hmotnosti pacienta. Koloidné prípravky v kombinácii s kryštaloidmi sa používajú len so zjavnými príznakmi dehydratačného šoku (významná hypotenzia, tachykardia, porucha vedomia).
Anafylaktický šok vyžaduje rýchlu infúziu kryštaloidných liečiv v kombinácii s použitím adrenalínu. Zvyčajne sa naleje 2500 až 4000 ml izotonického roztoku chloridu sodného. V kombinácii s ukončením kapilárneho úniku, ktorý spôsobuje adrenalín, infúzna terapia pomáha vyplniť cievne lôžko a stabilizovať hemodynamiku.
Burns. Ťažké časté popáleniny sú sprevádzané ťažkou hypovolémiou spojenou s únikom tekutiny z ciev do intersticiia v dôsledku všeobecného zvýšenia priepustnosti kapilár, odparovania vody z povrchu horenia a redistribúcie tekutiny do poranenej oblasti. Nedostatočné IT je jednou z najčastejších príčin úmrtnosti u pacientov s popáleninami. Infúzia sa má začať v prednemocničnej fáze a pokračovať v nemocničnom prostredí. Prvý deň sa na infúziu použijú len kryštaloidné roztoky, pretože v dôsledku zvýšeného úniku kapilár vedie použitie koloidov k ich vstupu do intersticiia s následným rozvojom významného edému. Opatrnosť je potrebná pri zavádzaní roztokov polyionických kryštaloidov obsahujúcich draslík - jeho obsah v plazme pacientov s popáleninami sa zvyšuje, najmä v neprítomnosti adekvátnej diurézy, ktorá môže rýchlo viesť k hyperkalémii. Na výpočet množstva infúzie pre popáleniny je teraz všeobecne akceptovaná formula Parkland:
V infúzia \u003d 4 x MT x% horenie
kde MT je telesná hmotnosť pacienta.
Objem sa vypočíta na prvý deň a polovica by sa mala naliať v prvých šiestich hodinách. V súlade s tým sa v prednemocničnej fáze buduje infúzny program.
Príklad výpočtu: pacient s hmotnosťou 70 kg, spaľovacia plocha 25% povrchu tela. Výpočet: 4 x 70 x 25 \u003d 7000 ml. Polovica tohto objemu sa musí naliať do 6 hodín - 3500 ml. Preto je potrebné, aby pacient počas prvej hodiny nalial 600 ml.
Anestézia a iné opatrenia pre pacienta s popáleninami sa vykonávajú až po začatí infúznej terapie.
Traumatické poranenie mozgu. V neprítomnosti hypovolémie je infúzia TBI obmedzená iba dennou potrebou tekutín pacienta. Optimálnym východiskovým roztokom na jeho realizáciu je izotonický roztok chloridu sodného. Infúzia začína pomaly, so zameraním na hemodynamické parametre a neurologický stav pacienta. Nútené zavedenie tekutiny môže viesť k zvýšeniu edému mozgu so všetkými následnými dôsledkami; V tomto ohľade je zároveň nestabilná hemodynamika u pacienta s TBI menej nebezpečná. Mal by udržiavať systolický krvný tlak v rozsahu 120-150 mm Hg. V súlade s čl., Pričom sa v prípade potreby zabráni preťaženiu vodou a použitím vazopressornye liekov.
Pacienti so srdcovou patológiou zvyčajne veľmi zle znáša objem záťaže (ak nemajú počiatočnú hypovolémiu). Výnimkou v kardiológii vyžadujúcej aktívnu infúznu terapiu je infarkt myokardu pravej komory. V tomto prípade môžete len pomocou infúzie udržiavať dostatočný srdcový výdaj. Vo všetkých ostatných prípadoch má byť zavedenie tekutiny pacientovi so srdcovými abnormalitami čo najviac obmedzené. Všetky liečivá, ktoré vyžadujú infúziu (nitroglycerín, dopamín atď.), Sa riedia v minimálnom množstve rozpúšťadla. Infúzna terapia u takýchto pacientov sa vykonáva veľmi starostlivo, so zameraním na všeobecný stav, hemodynamické parametre, auskultačný vzor v pľúcach.
Ketoacidotická a hyperosmolárna kóma pri diabetes mellitus. Infúzna terapia v tomto stave v prednemocničnom štádiu je obmedzená na infúziu izotonického roztoku chloridu sodného rýchlosťou 15-20 ml / min a infúzia pokračuje počas prepravy. Celkové množstvo infúzie by malo byť 500-1000 ml u dospelých a 10 ml / kg u detí. Nevkladajte sódu, roztoky obsahujúce draslík a inzulín.
Klinický prípad.Pacient M., 47 rokov, bol na JIS o vážnom sprievodnom poranení. Pacient prešiel mechanickou ventiláciou. Povinnosťou lekára-resuscitátora, upozorňujúc na nízke CVP (0 cm vody. Čl.) A určitú hypotenziu (BP 100/60 mm Hg.) Rozhodol sa zvýšiť objem infúznej terapie napriek skutočnosti, že pacient mal dostatočnú diurézu. , Lekár urobil infúziu 2 000 ml kryštaloidných roztokov počas 1 hodiny, ale po dosiahnutí len malého zvýšenia CVP (2 cm vody.) Pacientka naliala ďalších 2000 ml kryštaloidov na ďalšiu hodinu. Stav pacienta sa prudko zhoršil a vyvinul sa obraz akútneho zlyhania ľavej komory, po ktorom nasledoval pľúcny edém. Pľúcny edém bol zastavený, pacient bol odstránený z ventilátora po dni, ďalší priebeh ochorenia bez zvláštností, s uzdravením.
Lekárovou chybou bola orientácia na jeden indikátor - CVP a ignorovanie iných príznakov adekvátnej perfúzie tkaniva, čo viedlo k úplne neprimeranému predpisovaniu infúzie.
Na záver by som rád zdôraznil, že infúzna terapia je najsilnejšou zbraňou v rukách špecialistu s jeho kompetentným a včasným použitím a často určuje ďalší výsledok priebehu ochorenia. Preto odmietnutie v prednemocničnej fáze v tých prípadoch, keď je to potrebné, vyzerá úplne neoprávnene a trestne. Nikdy sa nepokúšajte kvapkať „okom“, je plná nedostatočnej a nadmernej infúzie. V priebehu infúznej terapie vždy vyhodnoťte a analyzujte stav pacienta.
Shvets A.A. (Count)
Najkomplexnejšie princípy infúznej terapie formuloval Dennis (1962). Zahŕňajú:
Primerané zabezpečenie fyziologických potrieb tela v iónoch a vo vode;
Korekcia nedostatku iónov a vody;
Kompenzácia súčasných patologických strát iónov a vody.
Každý lekár, ktorý sa pustí do liečby pacienta s poruchou výmeny vody a soli mentálne (alebo lepšie písomne), určí algoritmus, ktorý môže byť prezentovaný v nasledujúcom poradí:
1. Určiť objem porušovania vodnej soli a acidobázickej rovnováhy, stanoviť stupeň nedostatku alebo prebytku iónov a vody, rýchlosť výskytu porušení;
2. Využitie údajov anamnézy, predbežné laboratórne štúdie, výsledky vyšetrenia pacienta, stanovenie formy porušenia rovnováhy vody a soli a acidobázickej rovnováhy;
3. Určite čas, počas ktorého sa plánuje náprava porušení. V nekomplikovaných prípadoch sa zvyčajne korekcia vykonáva v priebehu jedného dňa, ale u ťažkých pacientov sa toto obdobie môže skrátiť na 3-4 hodiny. Súčasne sa u novorodencov môže táto fáza zvýšiť až na 3 - 8 dní;
4. Vypočítajte rýchlosť podávania liečiva, prísne monitorujte stav hemodynamiky (CVP, srdcový tep, krvný tlak, atď.) A funkcie obličiek. Pre dospelých je maximálna rýchlosť podávania 500 ml / hodina, ale pri šokových stavoch môže byť významne zvýšená;
5. V závislosti od formy narušenia metabolizmu vody a soli a kyseliny a zásady je potrebné určiť zloženie a postupnosť zavádzania nápravných riešení;
6. Overiť účinnosť liečby pomocou klinických a laboratórnych testov;
7. Po uplynutí predtým stanoveného „kontrolného“ času (čím je pacient ťažší, tým je „kontrolný“ čas užitočnejší, ak si vezmete menej: 3, 6, 12 hodín), aby ste prehodnotili závažnosť pacienta, formy porušovania, metódy korekcie, zloženie a rýchlosť podávania. znovu vybudovať program ďalšej liečby pacienta.
Prezentovaná postupnosť činností umožňuje postupné a trvalé riadenie odstránenia pacienta z vážneho stavu.
Pre postupnú elimináciu je potrebné, aby každý lekár určil rozsah úloh, ktoré budú riešené pomocou infúznej terapie. V podstate ide o nasledovné:
Eliminácia deficitu BCC, udržiavanie adekvátneho krvného obehu, najmä pri pokračujúcich patologických stratách vody, erytrocytov, iónov;
Kompenzácia tzv. Súčasných patologických strát, ktoré môžu byť spôsobené častým zvracaním, prítomnosťou drenáže v čreve, stratou tekutiny z povrchu tela a pľúc pri zvýšenej teplote a tachypnoe (potenie);
Poskytovanie tela pacienta počas dňa potrebnou rýchlosťou vody a iónov;
Stanovenie zloženia, rýchlosti a trvania zavedenia nápravných riešení;
S dlhou, niekoľko dní vykonávaním korekcie porušovania metabolizmu vody a soli a KOS, aby sa pokúsili poskytnúť paralelne k pacientovej parenterálnej výžive.
Pridelené úlohy nie sú ničím iným ako programom infúznej terapie pacienta.
Na vyriešenie týchto problémov je najbežnejším použitím zavedenie tekutín do centrálnych žíl, do ktorých je katéter vopred vložený.
Katetrizácia centrálnych (subklavických, jugulárnych, femorálnych) žíl nepochybne poskytuje množstvo výhod: spoľahlivosť, schopnosť široko meniť rýchlosť podávania a injektovať roztoky so zložkami, ktoré dráždia intímu cievy; možnosť odberu krvi na testy; udržanie aktivity pacienta počas infúzií a predĺžený prístup do žily. Treba však poznamenať, že dlhý pobyt katétra v cievnom lôžku kladie na zamestnancov ďalšie povinnosti, pokiaľ ide o prevenciu septických komplikácií spojených s katetrizáciou centrálnych žíl. Preto punkcia periférnych žíl nestratila význam.
Nie je stratená relevantnosť a venesekcia, ktorej hlavnou výhodou je vizuálna kontrola zavedenia katétra a spoľahlivosť. Avšak v týchto prípadoch sa zápalové procesy v intime krvných ciev rýchlo vyvíjajú a môžu byť udržiavané priechodné maximálne 3 až 4 dni. Zvyčajne sa na tieto účely uchýli k úprave počiatočnej časti v. safena magna v oblasti stredného členka.
Pri katetrizácii periférnych žíl sú nedostatky spôsobené venesekciou výrazne znížené. V súčasnosti mnoho západných firiem vyrába súpravy ihiel, vodidiel a katétrov na prepichnutie a katetrizáciu periférnych žíl. Najčastejšie týmto spôsobom sa kubitálna žila katetrizuje. Pri správnej starostlivosti môže katéter fungovať 4 až 6 dní, po ktorom sa objaví fenomén flebitídy. Ďalšou výhodou tohto spôsobu je, že katetrizovaná nádoba nie je viazaná.
Podobným spôsobom môžu byť cievy katetrizované po chirurgickom izolovaní z okolitých tkanív. Výhodou tejto metódy je, že katetrizácia sa uskutočňuje za vizuálnej kontroly.
Ako sme však uviedli, od 60. rokov sa uprednostňuje Celdingerova centrálna cievna katetrizácia. Najčastejšie sa používa: v. subclavia, v. jugularis interna et externa, v. femoralis. Treba však pripomenúť, že samotná technika vykonania vpichu cievy má množstvo závažných komplikácií: prepichnutie tepien, poškodenie pľúc (pri prepichnutí subklaviálnej žily), pažeráka, priedušnice a dokonca srdca.
Kvôli závažným komplikáciám, ktoré vyplývajú z vpichu žily, jej katetrizácie a počas predĺženého pobytu katétra v ňom, je potrebné striktne dodržiavať techniku \u200b\u200bpunkcie a pravidlá starostlivosti o katéter.
Indikácie pre prepichnutie centrálnych žíl sú:
1) potreba masívnej infúznej terapie (šoku) a možnosti chirurgického zákroku u pacienta;
2) potreba dlhodobej infúznej terapie a parenterálnej výživy;
3) potreba častého odberu krvi na kontrolu terapie;
4) potreba zavedenia liekov, ktoré spôsobujú podráždenie cievnej intimy;
5) neschopnosť prepichnúť periférne žily.
Manipulácia by sa mala vykonávať na operačnej sále, miesto vpichu by malo byť dobre znecitlivené, ruky lekára a miesto vpichu by sa mali považovať za operáciu.
V prípade zlyhania nerobte viac kožných vpichov - toto je dodatočná vstupná brána pre infekciu. Môžete zmeniť smer ihly az jednej injekcie. Ak ste neboli schopný prepichnúť žilu v priebehu 10-15 minút, potom nepovažujte za diskreditovanú ako lekár. Najvhodnejšou vecou v takejto situácii je upokojiť sa a ponúknuť prepichnutie inému lekárovi (dokonca aj začiatočníkovi). Neužívajte bolestivo neúspešne, to sa stáva aj u skúsených lekárov, lepšie sa ho pokúste analyzovať. To obohatí vaše skúsenosti.
Je potrebné poznať lineárne rozmery použitých nástrojov: ihly, katétre, vodiče, aby sa určila optimálna poloha katétra v žile.
Smer ihly sa má meniť iba pri jej odstránení pod kožou, pretože „hľadanie žily“ môže byť sprevádzané jej prasknutím.
Nepoužívajte vodiče (rybárske vlasce), skrútené pod malými priemermi, pretože to môže prispieť k tvorbe uzlov a odrezaniu vodiča.
Po katetrizácii cievy je potrebné určiť hĺbku stojaceho katétra. Poloha katétra sa považuje za optimálnu, keď hladina tekutiny, ktorá v ňom stojí, s každým dychom pacienta vstupuje z vonkajšieho konca. V tomto prípade distálny (cievny) koniec katétra stojí v strednej alebo dolnej časti hornej dutej žily.
Koža v mieste katétra sa má často liečiť antiseptikami (1% roztok s brilantnou zelenou farbou, Lifusol).
Dodržiavanie týchto noriem by malo byť pravidlom pre zdravotníckych pracovníkov vykonávajúcich katetrizáciu žíl a poskytujúcich starostlivosť o katéter.
Považujeme za vhodné opísať techniku \u200b\u200bkatetrizácie subklavickej žily.
S prístupom subklavia možno použiť niekoľko bodov v subklavickej oblasti: body Aubaniak, Wilson a Giles. Bod Aubaniak sa nachádza 1 cm pod kľúčnou kosťou pozdĺž línie deliacej vnútornú a strednú tretinu kľúčovej kosti; Wilsonov bod je 1 cm pod kliešťou pozdĺž strednej klavikulárnej línie; Gilesov bod - 1 cm pod kľúčnou kosťou a 2 cm smerom von od hrudnej kosti. U dospelých je bod Aubaniak najčastejšie používaný na prepichnutie. Ihla je nasmerovaná k hornému okraju sternoklavikulárneho kĺbu takým spôsobom, že bodnutie medzi ihlou a kliešťovou kosťou je 45 °, a k rovine hrudníka je 25 °. Piest injekčnej striekačky naplnenej novokaínom alebo fyziologickým roztokom nepretržite dotiahnite, pomaly posúvajte ihlu do zvoleného smeru (bez zmeny!). Vzhľad krvi v injekčnej striekačke označuje špičku ihly v lúmene cievy. Ak sa krv neobjaví v injekčnej striekačke, ale ihla vstúpi do tkaniva dostatočne hlboko, potom je potrebné začať ju pomaly odoberať v opačnom smere (smerom k sebe) a naďalej vytvárať vákuum v striekačke. Stáva sa, že ihla prechádza oboma stenami a krv vstupuje do lúmenu ihly len vtedy, keď je odstránená v opačnom smere. Potom sa striekačka odpojí a cez lumen ihly sa vloží vodidlo. Ak vodič neprechádza, odporúča sa otočiť ihlu okolo jej osi. Podľa nášho názoru je zmena polohy ihly v žile, ako odporúča V. D. Malyshev (1985), neprijateľná, pretože prináša nebezpečenstvo prasknutia žily. Nemalo by sa povoliť násilné posunutie vodiča a jeho spätné odstránenie. Toto je spojené s nebezpečenstvom rezania vodiča a jeho privedením do nádoby. Po odstránení ihly sa jemným rotačným pohybom vloží do požadovanej hĺbky polyetylénový katéter. Priložením injekčnej striekačky do katétra určte správnosť situácie: krv by mala voľne prúdiť do injekčnej striekačky. Katéter sa naplní roztokom heparínu - 1000 IU na 5 ml izotonického roztoku chloridu sodného. Kanyla katétra je uzavretá uzáverom, ktorý je pokrytý sterilnou látkou. Niektorí lekári fixujú katéter na kožu pomocou stehu. Miesto vpichu musí byť ošetrené brilantnou zelenou farbou a lepšie je pokryť sprej „Lifusol“ Katéter sa upevní na pokožku baktericídnou lepiacou páskou.
Pri supraclavikulárnom prístupe je bod vpichu v rohu tvorenom laterálnym pedikulom svalu sternocleidomastoidu a kľúčnej kosti. Ihla je poslaná na spodný okraj sternoklavikulárneho kĺbu, jeho sklon k pokožke je 15 °. Zvyšné manipulácie sa uskutočňujú v rovnakom poradí ako pri subklavikulárnom prístupe.
Vnútorná jugulárna žila sa prepichne len na pravej strane, pretože prepichnutie ľavej jugulárnej žily so sebou nesie nebezpečenstvo poškodenia hrudného lymfatického kanála. Pacient je položený rovnakým spôsobom ako pri punkcii subklavickej žily. Vcol ihly sa vyrábajú medzi nohami sternocleidomastoidného svalu 1-1,5 cm nad sternoclavikulárnym kĺbom. Ihla by mala zvierať uhol s sagitálnou rovinou 60 ° as povrchom kože - 30 - 45 °.
Katetrizácia vonkajšej jugulárnej žily sa vykonáva po chirurgickom odstránení.
Na vykonávanie infúznych terapií sa používajú systémy na jedno použitie, v ktorých je veľkosť dýzy navrhnutá tak, aby objem kvapiek bol 0,05 ml. Preto v 1 ml bude obsahovať 20 kvapiek. Aby sa určila rýchlosť vstrekovania roztokov v kvapkách / min, je potrebné rozdeliť objem plánovanej infúzie do ranného času, počas ktorého sa má infúzia uskutočniť: n \u003d V: 3 t.
Kde n je počet kvapiek za minútu;
V je objem infúzie v ml;
3t je ranný čas, počas ktorého sa roztok vstrekuje.
Ak sa predpokladá, že infúzia sa bude vykonávať počas dňa, potom môžete použiť nasledujúci vzorec: n \u003d V F,
Kde n je počet kvapiek za minútu;
V je objem kvapaliny vyliatej počas dňa v litroch;
F je faktor 14.
Práca v oddelení by mala byť nastavená tak, aby systém transfúzie tekutín fungoval maximálne jeden deň.
Fyziologické potreby vody a veľkých iónov.
Potreba vody zdravého alebo chorého tela je určená celkovým množstvom jej vylučovania z tela močom, cez kožu, z povrchu pľúc a výkalov. Pre dospelých je potreba vody 40 ml / kg za deň (V. A. Negovsky, A. M. Gurvich, E. S. Zolotokrylina, 1987), denná potreba sodíka je 1,5 mmol / kg a pri vápniku je to približne 9 mmol (10 ml 10% roztoku glukonátu alebo chloridu vápenatého) a denná potreba horčíka je 0,33 mmol / kg. Množstvo 25% síranu horečnatého môže byť určené vzorcom:
Celková denná požiadavka (MgS0) v mmol: 2 \u003d ml / deň.
Chlorid draselný je žiaduce podávať v roztoku glukózy s inzulínom, ale jeho koncentrácia by nemala prekročiť 0,75% a rýchlosť zavádzania 0,5 mmol Dkg hodiny). Celkové zaťaženie draslíkom by nemalo presiahnuť 2-3 mmolDkg deň).
Dopyt po fyziologickej tekutine je kompenzovaný fyziologickými roztokmi a 5-10% roztokom glukózy v pomere 1: 2 alebo 1: 1.
Ďalším krokom pri realizácii infúzneho programu je kompenzácia nedostatku tekutín a iónov a súčasných patologických strát v tele pacienta. Treba poznamenať, že táto úloha by mala byť vyriešená predovšetkým preto, že úspech liečby spočíva v mnohých smeroch.
Existujú fyziologické a patologické straty. Potenie je teda u dospelých - 0,5 ml / kg za hodinu. Straty s diurézou sú zvyčajne 1 ml / kg za hodinu.
Znalosť fyziologických strát je obzvlášť dôležitá a potrebná pri uskutočňovaní infúznej terapie u pacientov s renálnou insuficienciou, pretože údaje o dennej potrebe tekutín už zahŕňajú fyziologické straty. Rovnako dôležité je zváženie patologických strát, ktoré môžu dosiahnuť významné hodnoty. Pri hypertermii (viac ako 37 °) a zvýšení telesnej teploty o 1 ° sa teda straty vody zvyšujú v priemere o 500 ml denne. Voda vylúčená z potu obsahuje 20-25 mosmol / l Na a 15-35 mosmol / l SG. Straty sa môžu zvýšiť horúčkou, tyreotoxickými krízami, liečbou určitými liekmi (pilokarpín), vysokými teplotami okolia.
Strata vody zo stolice u dospelých je normálne asi 200 ml / deň. Trávenie je sprevádzané uvoľňovaním do lúmenu žalúdka a črevami približne 8 až 10 litrov vody s iónmi rozpustenými v nej. V zdravom čreve je takmer celý tento objem reabsorbovaný.
Pri patologických stavoch (hnačka, zvracanie, fistula, intestinálna obštrukcia) telo stráca značné množstvo vody a iónov. V rozpore s procesmi absorpcie z čreva sa tvoria transcelulárne pooly, ktoré izolujú veľké množstvo vody a elektrolytov. Pre približnú korekciu sa odporúča zvýšiť objem tekutiny o 20 ml / (kg deň) počas vývoja črevnej parézy druhého stupňa a tretí stupeň - o 40 ml / (kg deň). Nápravné roztoky by mali obsahovať ióny sodíka, draslíka, chlóru atď.
Časté zvracanie spôsobuje deficit vody v priemere 20 mlDkg deň) a korekcia sa najlepšie vykonáva s roztokmi obsahujúcimi chloridy a draslík.
Pri miernej hnačke sa odporúča nahradiť tekutinu rýchlosťou 30-40 ml / (kg / deň), so silnými 60–70 ml / (kg deň) a so silným až 120–40 ml / (kg deň) s roztokmi obsahujúcimi ióny. sodík, draslík, chlór, horčík.
Pri hyperventilácii sa odporúča aplikovať 15 ml / (kg denne) roztoku glukózy na každých 20 dýchacích pohybov nad normou. Pri vykonávaní mechanického vetrania bez adekvátneho zvlhčovania sa stráca až 50 ml / hodina, t.j. ventilácia so zariadením PO-6 počas dňa vyžaduje ďalšiu injekciu od 1,5 do 2 litrov tekutiny.
Najideálnejším a najschopnejším spôsobom na nápravu patologických strát je určenie zloženia stratených médií a ich množstva. V tomto prípade je možné aj pri použití oficiálnych riešení presne odstrániť existujúce porušenia.
Tabuľka 21
Používa sa v infúznej terapii (podľa Yu. N. Shanin a kol., 1976).
Pri výpočte a výbere rôznych infúznych médií existujú určité ťažkosti pri konverzii množstva látky obsiahnutej v roztoku na mmol a naopak. Preto nižšie uvádzame také pomery pre najčastejšie používané látky.
1 ml obsahuje:
7,4% roztok KG-1 mmol K * a 1 mmol O "3,7% roztoku KCl-0,5 mmol K a 0,5 mmol Cl-5,8% roztoku NaCl-1 mmol Na a 1 mmol Cl-8," 4% roztok NaHC03 - 1 mmol Na a 1 mmol HCOf
4,2% roztok NaHCO - 0,5 mmol Na a 0,5 mmol HCO - 10% roztok CaCL - 0,9 mmol Ca + a 1,8 mmol Cl - 10% roztok NaCl - 1,7 mmol Na a 1,7 mmol Ct 25% roztok MgSo - 2,1 mmol Mg a 2,1 mmol SO / "1 mol sa rovná:
| Na + | 23 g | NaCl | 58,5 g |
| C + - | 35,5 g | KS1 | 74,5 g |
| K | 39 g | NaHCC | - 84 g |
| Ca ++++ | 40 g | chlorid vápenatý | 111 g |
| Mg ++ | 24 g | ||
| HCOf | 61g |
Objem koloidov závisí v prvom rade od stupňa hemodynamických porúch a stavu volémie; po druhé, z potreby zaviesť krvné náhrady z dôležitých dôvodov (napríklad v prítomnosti krvácania - zavedenie plazmy, krvi).
Voľba takzvaného "východiskového roztoku" bude tiež závisieť od stupňa dehydratácie a jej tvaru. Vyjasnime si túto myšlienku. Tretí stupeň dehydratácie prebieha so silnými hemodynamickými poruchami a mal by sa považovať za hypovolemický šok. V tomto ohľade, napriek forme dehydratácie, terapeutické opatrenia by mali začať s liekmi, ktoré vytvárajú volemický účinok (albumín, reopolyglukín, hemodez), po ktorom je potrebné pokračovať v zavádzaní tekutín v závislosti od formy dehydratácie. Preto je vhodné začať liečbu extracelulárnej dehydratácie (exikóza s nedostatkom soli) so zavedením izotonického roztoku chloridu sodného. Zavedenie 5% glukózy je kontraindikované, pretože jej rýchly pohyb do vnútrobunkového sektora môže spôsobiť opuch mozgu. Naopak, v prípade dehydratácie buniek sa ako východiskový roztok odporúča 5% roztok glukózy. Spôsobením určitej hypotonicity extracelulárneho sektora poskytuje nasýtenie vnútrobunkového priestoru vodou. Pri syndróme celkovej (celkovej) dehydratácie sa odporúča začať liečbu izotonickým roztokom glukózy s následným prechodom na zavedenie izotonických fyziologických roztokov.
Pri vykonávaní infúznej terapie počas cisárskeho rezu alebo počas pôrodu je potrebné pripomenúť, že zavedenie roztokov glukózy pred pôrodom je indikované len ženám s pôvodne nízkou hladinou cukru. To je dané tým, že tok glukózy na plod cez uteroplacentálny prietok krvi spôsobuje hyperinzulinémiu, ktorá po extrakcii plodu a zastavení dodávky glukózy z matky môže spôsobiť hypoglykémiu a zhoršenie stavu novorodenca. Po vybratí dieťaťa sa zvyčajne vstrekne glukóza a fyziologický roztok v pomere 1: 1.
Celkový objem tekutiny potrebnej na korekciu deficitu a dennej potreby závisí od stupňa dehydratácie. Dôležitým kritériom pre jej stanovenie sú klinické a laboratórne údaje.
Ďalšou úlohou, ktorú je potrebné vyriešiť, je určiť čas, počas ktorého sa plánuje korekcia dehydratácie. Odporúča sa dodržiavať princíp, že celkový objem vstrekovanej tekutiny (enterálne a intravenózne) by mal byť v rozmedzí 5-9% telesnej hmotnosti a prírastok hmotnosti by nemal prekročiť tieto hodnoty, pretože indikujú limit kompenzačných možností kardiovaskulárneho a močového systému. Podľa V. M. Sidelnikova (1983) by sa mal deficit vody a solí kompenzovať 24 až 36 hodín a 60% deficitu vody by sa malo zaviesť v priebehu prvých 12 hodín. U pacientov so srdcovým zlyhaním môže byť toto obdobie predĺžené na 3 až 5 dní. Finberg (1980) odporúča zaviesť polovicu dennej potreby na 6-8 hodín a zvyšok, plus množstvo patologických strát, zostávajúce hodiny až do konca dňa.
Kritéria pre adekvátnu infúznu liečbu sú: \\ t
I. Hemodynamické parametre:
Stav prietoku periférnej krvi (mikrocirkulácia), výplň žilnej žily; ortostatický test (keď sa pacient vstane, vyhodnotí sa dynamika pulzu - jeho zvýšenie vyjadrené v% zodpovedá percentuálnemu deficitu deficitu volémie); krvný tlak, pulz, CVP.
Pri vykonávaní infúznej terapie, najmä masívnej, je potrebné zamerať sa na CVP. Treba pripomenúť, že normálne hodnoty pre dospelých sú 50–120 mm vody. Art.
CVP odráža predovšetkým objem nízkotlakového systému, naplnenie pravého srdca krvou. Do určitej miery CVP nepriamo charakterizuje BCC v prípade, že pacient nemá srdcové zlyhanie. Priama korelácia medzi BCC a CVP sa neodhalila.
Zvýšenie CVP je možné pozorovať pri zvýšení (alebo blokovaní) tlaku v pľúcnej artérii, mechanickej ventilácii, najmä pri pozitívnom tlaku na konci výdychu, zdvíhaní dolných končatín. Zníženie CVP môže naznačovať porušenie prietoku krvi do pravého srdca, napríklad keď je horná vena cava oslávená tehotnou maternicou, pretiahnutím spodnej dutej žily po tom, čo bol valec vytvorený pod chrbtou pacienta, pomocou blokády endglobálnych alebo gangliových.
Ak neexistujú žiadne viditeľné dôvody pre zvýšenie CVP, potom je to pravdepodobne kvôli dvom faktorom: srdcovej slabosti alebo zvýšeniu BCC. Treba poznamenať, že v prípade zlyhania srdca, ktoré sa vyskytuje na pozadí hypovolémie, môžu byť indexy CVP normálne. O žilovej hypertenzii sa hovorí, keď CVP presahuje 150 mm vody. Art.
Venózna hypotenzia (CVP je menej ako 30 mm wg. U dospelých) je zvyčajne spojená s hypovolémiou vyplývajúcou z dehydratácie, straty krvi alebo plazmy. Pri výraznom deficite BCC v kombinácii so zvýšením objemu vaskulárneho lôžka (anafylaktický šok, blokáda ganglia) je možné pozorovať prudký pokles CVP na mínus 50 mm vody. Art.
S rozvojom srdcového zlyhania je ťažké interpretovať údaje merania CVP, ale v literatúre sú správy o možnosti použitia tohto indikátora aj ako diferenciálny test.
Na posúdenie stupňa zlyhania srdca a BCC môžete použiť "expresný index", ktorý navrhol G. G. Radzivil a N. I. Evdokimov (1976). Autori s použitím viacerých hemodynamických parametrov stanovili vzťah medzi bežne dostupnými klinickými ukazovateľmi (CVP, srdcová frekvencia, krvný tlak), čo umožňuje určiť pomer medzi cirkulujúcim objemom krvi a stupňom srdcového zlyhania. Určite tento index podľa vzorca:
EI \u003d (srdcová frekvencia * CVP) / AdSist,
Kde HR je srdcová frekvencia za minútu,
CVP je centrálny venózny tlak v mm vody. Art., ADsist. - systolický krvný tlak v mm Hg. Art.
Normálne u zdravých ľudí je EI 60 - 75;
S hypovolémiou so srdcovým zlyhaním, EI \u003d 90 - 140;
S „izolovanou“ hypovolémiou, EI \u003d 20–25;
So srdcovou slabosťou na pozadí normovolémie sa EI pohybuje v rozsahu od 150 do 190;
V prípade srdcového zlyhania v kombinácii s hypervolémiou dosahuje EI hodnoty 200 - 300.
Použitie navrhovaného indexu pomôže praktikovi pri výbere taktiky infúznej terapie.
Je celkom prirodzené, že index CVP by sa mal interpretovať s inými laboratórnymi a funkčnými indikátormi, klinikou ochorenia.
V. A. Chibunovsky (1992) odporúča vykonať kontrolné merania po zavedení každých 1000 ml tekutej a zastavenej infúznej terapie, ak sa CVP stane viac ako 120-150 mm vody. Art. Pri rýchlom zavedení tekutiny sa odporúča sledovať CVP po infúzii každých 250 - 500 ml.
Pre skutočnú hypovolémiu, Weicker a Ploez (1986) odporúčajú podávať nasledujúce objemy tekutiny:
Pri CVP menej ako 30 mm vody. Art. 1-2 l / h;
30 až 100 mm vody. Art. - 1 l / h;
Viac ako 100 mm vody. - 0,5 l / h.
II. Vylučujúce príznaky: vlhkosť alebo suchosť kože, dostatočná slinivosť, bronchea a samozrejme diuréza.
Funkcia obličiek je na jednej strane indikátorom primeranosti prebiehajúcej infúznej terapie a na druhej strane je limitujúcim bodom zlyhanie obličiek, ktoré významne mení taktiku pacienta. Kritériom primeranosti liečby je najčastejšie ukazovateľ normálnej hodinovej diurézy (1 ml / kg za hodinu).
III. Koncentračné znaky: Hb, Ht, celkový proteín, merná hmotnosť moču.
GU. Nedostatok intersticiálnej hyperhydratačnej kliniky: zvýšenie telesnej hmotnosti; zmeny v hlave zrakového nervu, zníženie pulzu (príznaky edému mozgu); výskyt príznakov pľúcneho edému (sipot v dolných častiach a Rg-obraz stagnácie v pľúcach); periférny edém.